我的博文
滤泡辅助T细胞(TFH)及其相关淋巴瘤(5)
原创: 王震
2.4 3个因肿瘤性成分与背景/反应性成分比例失调常易误诊的形态学亚型:
2.4.1富于B细胞形态,包括多量R-S样细胞形态,容易误诊为伴多量反应性T细胞的大B细胞淋巴瘤或霍奇金淋巴瘤,但同时需要和富于PD-1阳性T细胞的大B细胞淋巴瘤及富于TFH表型T细胞的霍奇金淋巴瘤鉴别的问题(这在最后部分会详细介绍);
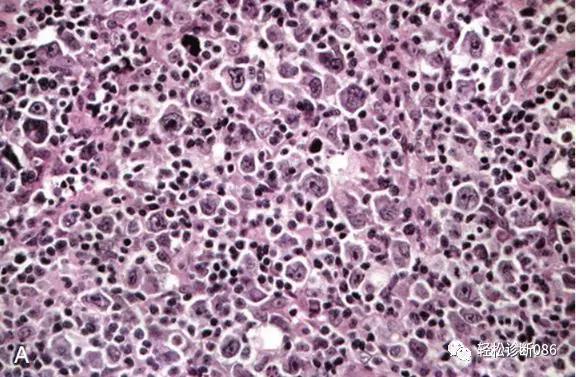
图示多量增生的大B细胞,形态上类似于中心母细胞、免疫母细胞和R-S样细胞。
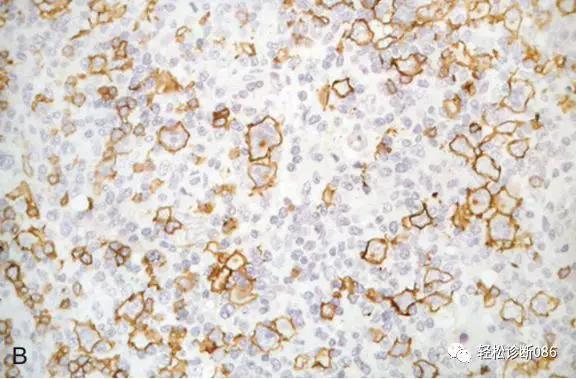
图示上述大细胞表达CD20,也见CD30强弱不等表达(未显示)。
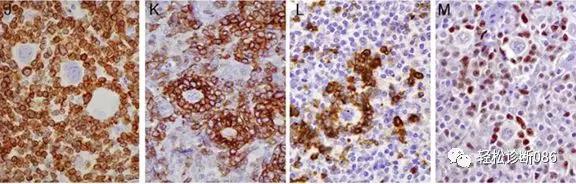
图示AITL病变中R-S样细胞围以肿瘤性T细胞花环(CD3/PD-1/CD10/BCL6)与霍奇金淋巴瘤的背景T细胞花环上演“无间道”。
2.4.2 富于上皮样组织细胞形态,容易误诊为Lennert淋巴瘤。2016版WHO分类指出其Lennert L也可以出现EBV阳性的R-S样B细胞,但缺乏明显的分支状高内皮后微静脉和紊乱增生的FDC网,其多为CD8阳性的非活化毒性T细胞表型。但最新文献认为存在CD4阳性的Lennert淋巴瘤,其至少表达一种TFH标记(多为PD-1和CXCL13),这与Lennert自己在1986年的一篇文献相符(见下图),并且与AITL出现了临床病理特征上的移行重叠;但是缺乏紊乱增生FDC网和BCL-6的表达,AITL典型的临床症状也少见,如B症状、皮疹、血清乳酸脱氢酶升高等。通过前几期对正常TFH分化过程的介绍,了解到正常TFH和FDC的密切关系以及BCL-6是TFH分化的master 基因,这样进行机制上的区分就不难理解了。
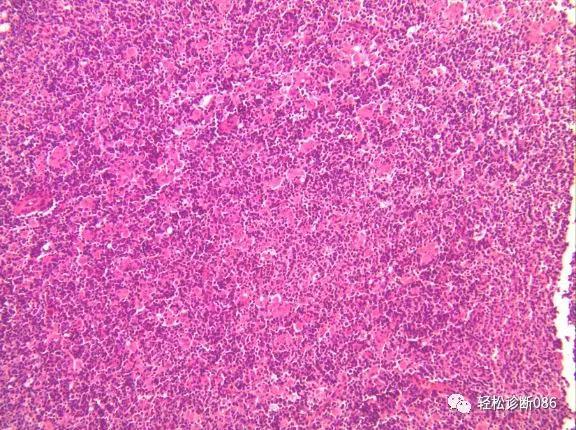
图示多量散在成簇的上皮样组织细胞。
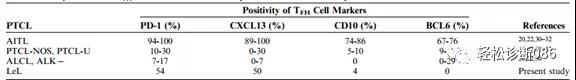
表格所示TFH标志物在LeL中的表达,但BCL-6则均阴性。

2.4.3 富于瘤细胞形态,容易误诊为透亮细胞型的PTCL,NOS。
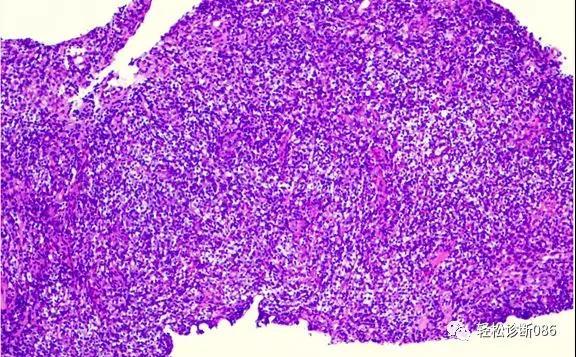
图示AITL诊断治疗后1年临床复发进展,淋巴结穿刺活检示多量透亮细胞弥漫分布。
2.5 免疫标记的应用
2.5.1如前所述,TFH标志物包括很多,但就自己有限的实践经验来说,CD4、PD-1、CXCL13、CD10和BCL-6是较为常用的几种。PD-1是最敏感的,AITL病例多表达此标记物,但是此抗体阳性确实存在陷阱,比如与AITL形态相似的EBV感染的淋巴结炎就可以表达PD1。CD10则较为特异,但是CD10阳性AITL病例比例和阳性细胞数较少,多见于明确胞浆透亮肿瘤细胞或滤泡周肿瘤细胞,还有就是甚至仅仅占CD4/PD-1阳性细胞数的小部分,此外其在滤泡外的表达似乎对肿瘤性TFH有提示作用,特别是自体免疫性疾病或EBV感染的淋巴结形态与AITL类似而举棋不定时,重视CD10阴性表达有可能让你避免过诊断。BCL-6我认为较为特异,因为此标志物搭档PD-1,基本可以确定TFH表型,但并不能提示肿瘤性TFH。CXCL13也是较为特异的,但是其阳性率似乎要少于PD-1和BCL-6,表达也是多见于胞浆透亮的或滤泡周的肿瘤细胞或弥漫性瘤细胞浸润。CD4多与其它几种标志物搭配使用,阳性细胞数远较其它几种标志物染色多,并且CD4/CD8比例与AITL关系不大。牢记除了CD10外,其余几种标记仅仅能提示TFH表型,但不能提示是TFH肿瘤,尚需要结合临床、影像、组织形态学、基因检测等综合考虑。2019年AJSP新发表的一篇文献有类似的总结,如下:
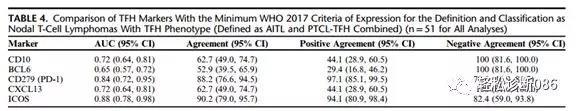
2.5.2 其它标志物的应用
首先FDC标志物CD21、CD23一般为必选项,其次反应性或背景B细胞CD20、PAX-5、CD30、MUM-1、CD15和EBER也常常用到。
2.6 鉴别诊断
与很多肿瘤的鉴别诊断在以往公众号有讲解,另外与富于TFH的病变后面会有介绍,这里仅结合自己的实践体会探讨一下与免疫缺陷相关的淋巴组织增殖症的鉴别,因为外检中及文献报道中均能见到此类情况。如文献报道的类风湿关节炎和肾炎的免疫抑制剂治疗,导致的淋巴组织增生伴或不伴EBV感染,其组织学形态、免疫表型和TCR基因重排都可以非常类似于AITL(如下图),但其临床病史和CD10阴性有助于与AITL区分。
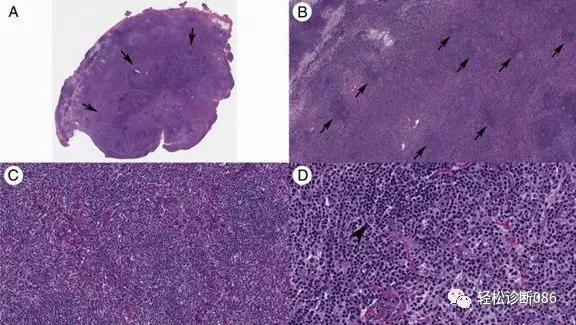
图示:A箭头所示淋巴结淋巴组织增生累及包膜外;B箭头所示退行性变的生发中心;C分支状高内皮后微静脉;D成簇或片状聚集的胞浆透亮的增生的T细胞。
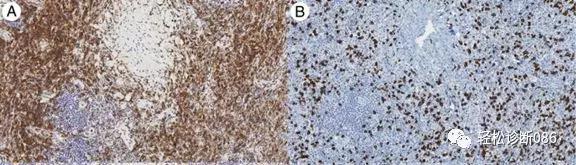
图示:A CD4阳性T细胞;B CD8阳性T细胞。
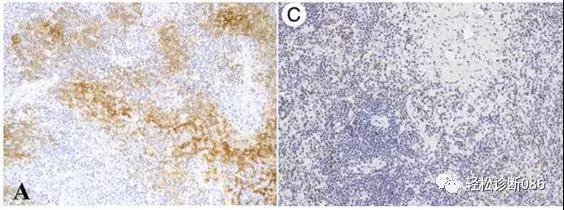
图示A FDC网紊乱性增生;C 部分增生T细胞PD-1阳性。
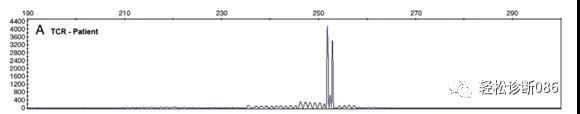
图示 患者也可出现TCR重排阳性。
来源: 轻松诊断086

我要评论





共0条评论