我的博文
侵袭性B细胞淋巴瘤——GZL(4)
FISH是准确筛选出DHL病例的最佳方法,有研究者建议所有的DLBCL全部进行FISH检测,但由于FISH检测费用较为昂贵,为得到更高的性价比,需结合其他的检测结果缩小检测的范围。那么首先来看看那些指标能够有效预测DHL。
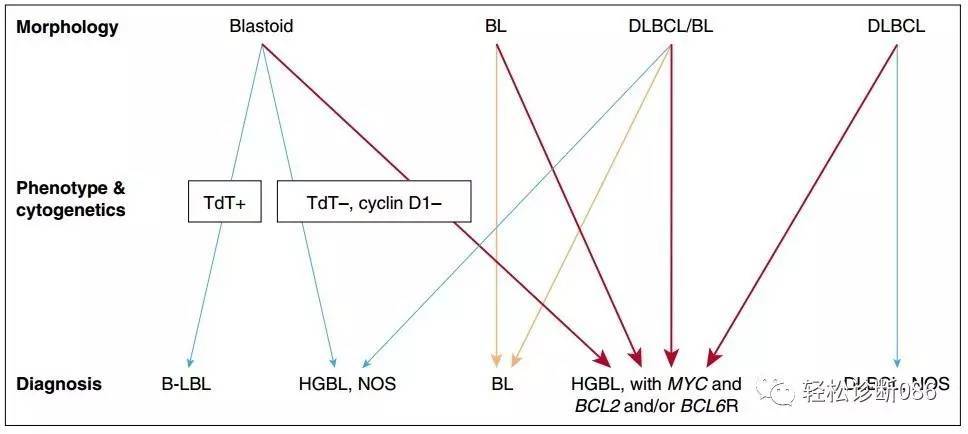
(1)形态:介于DLBCL和BL之间形态的病例中DHL比例确实较高,但从下图中可以看出,母细胞样,典型BL及DLBCL组织形态都可出现DHL病例,所以单纯形态不能完全预示DHL。
(2)Ki67:通常情况DHL的增殖指数较高,但一般达不到BL的程度,所以高Ki67是一个预示指标,但另有文献显示为60-90%,甚至还有研究提示Ki67高低与DHL检出率无关。
(3)MYC蛋白表达:前面提到,不管BCL2型还是BCL6型DHL,其MYC蛋白均为阳性表达,阳性判读cutoff值为>40%,但对此文献报告并非一致,比如有的研究>90%才判为阳性,还有文献显示即使用>20%的评判标准仍然会漏掉7-8%的病例。
综上:目前没有一致的指标能够完全预测DHL,所以如果想一个不漏地挑选出所有DHL病例,有些研究者建议所有DLBCL等侵袭性B细胞淋巴瘤都做MYC/BCL2/BCL6FISH筛查是有一定道理的,当然这又回到了原点——为了多挑选一个病例可能要多做一千或一万个病例监测(资源浪费)。而且融合基因检测的是MYC/BCL2和IgH间的易位,对于和IgK/L间的易位还需联用分离探针。依据个人经验和本科室情况做如下推荐:
(1)MYC/BCL2高表达+GCB表型+BL样形态+高Ki67——高度推荐MYC/BCL2的FISH检测;
(2)MYC高表达+BCL2阴性+nonGCB表型+高Ki67——推荐MYC/BCL6的FISH检测;
(3)MYC/BCL2高表达+nonGCB表型+高Ki67——DEL可能性大。
(4)年龄:做任何检测都不要忘记初衷,筛选出预后极差的DHL病例是要对其行强化疗的分层治疗,但这须患者具备治疗的身体本钱,如果年龄过大或其他原因,即使一线RCHOP方案都难以承受,那么即使检测出是DHL又能如何?个人建议该情况下可不做FISH。
BCL6拓宽了DHL的范畴,而且也让我们对GZL有了不同的认识,所以2008版中‘介于DLBCL和BL之间GZL’在2016更新版中将会被删除,代之以‘侵袭性B细胞淋巴瘤伴有MYC和BCL2和/或BCL6基因重排’(即前面所说的DHL或THL)和‘侵袭性B细胞淋巴瘤,NOS’两种。
个人理解(参照上面的附图):该划分方法中前者诊断标准客观,是真正意义上的DHL/THL,对形态学的要求不严格;而前面讲过的其他遗传学异常导致的基因扩增等不典型DHL应该归入后者,即NOS,而且还要结合组织形态即具有BL样/母细胞样形态特点,DEL可能也应放入该类中,所以NOS还是一个相对的概念,也就是原来说的GZL除去DHL后剩下的病例,而形态典型的DLBCL即使具有单一MYC重排或上述不典型DHL也仍然归入DLBCL。
【来源:轻松诊断086 微信公众号】

扫描关注微信公众号
我要评论




共0条评论