我的博文
原发性皮肤间变性大细胞淋巴瘤
一、定义、流行病学和临床特征
原发性皮肤ALCL(pcALCL)和淋巴瘤样丘疹病(LyP)是WHO分类中一组原发性皮肤CD30阳性T细胞增生性疾病。根据定义,pcALCL是由CD30阳性的多形性大细胞构成。pcALCL和LyP具有重叠的组织学和免疫表型特征,两者的区别是基于临床表现和病程。一个主要的临床特征是LyP临床过程是良性的,其特征是在不同的发育阶段出现慢性、复发性、自愈性皮肤损伤。
pcALCL是第二常见的皮肤T细胞淋巴瘤,约占皮肤淋巴瘤的9%。它主要发生于老年患者(中位年龄60岁),但也有儿童病例报道。病变通常表现为孤立的、成组的或局部的结节或肿瘤,可浅表溃烂,累及四肢、面部和躯干。约20%的患者出现多灶性病变,25%的患者表现出部分或完全的消退(regression),使得LyP和pcALCL之间的区别更具挑战性或表明这是两个实体之间的灰区病变。世界卫生组织分类将这些病例称为“交界(borderline)”,因为即使经过仔细的临床和病理相关性检查,这两类病例之间也不可能有区别。据报道,有10~15%的患者有皮肤外播散,通常累及局部引流淋巴结。在pcALCL治疗中,局限性病变通常包括完全切除加或不加放疗,10年无病生存率可高达90%,但复发率相对较高(30~40%)。以局部淋巴结受累为表现的患者也有类似的预后,而腿部或手臂的广泛皮肤病变和多灶性疾病与预后更差有关。有播散性皮肤病和临床侵袭性疾病的患者可受益于系统性化疗。仔细评估这些患者的疾病传播/状态和解剖分布,对于正确分类和区分系统性ALCL继发皮肤损害至关重要。
二、组织形态学和免疫表型
pcALCL形态学上表现为具有黏附性的大细胞呈片状分布,大细胞具有间变性细胞学形态,表现为细胞核圆形或不规则,核仁明显,胞质丰富,部分肿瘤细胞可类似于“特征性”细胞(即“hallmark cell”)。从细胞形态学和CD30免疫染色来看,全身性ALCL的皮肤损害与pcALCL几乎没有区别。肿瘤细胞在真皮内扩散浸润,并可延伸至皮下脂肪组织。表皮细胞增生可能存在,并且主要见于DUSP22基因重排的病例(图1)。后者呈CD30双相表达,即表皮表达弱,真皮淋巴瘤细胞表达强。在溃疡病例中,有明显的炎性浸润,少量CD30阳性的大细胞,类似于LyP中的A型。pcALCL的中性粒细胞丰富亚型具有明显的炎症细胞背景。其中一些化脓性pcALCL病例与免疫缺陷有关。在20~25%的病例中,肿瘤细胞呈非间变性、多形性或免疫母细胞样改变,与临床特征或预后无关。
根据定义,CD30在75%以上的肿瘤细胞中表达,与系统性ALCL相似。尽管pcALCL传统上被定义为ALK阴性,但也有报道称ALK+ACLC仅限于皮肤。肿瘤细胞常表现出异常的T细胞表型,通常是CD4阳性,CD2、CD3和CD5的表达不一或丢失,而它们经常表达细胞毒性蛋白,包括TIA-1、粒酶B和穿孔素(perforin)。IRF4/MUM-1在大多数情况下呈阳性,与系统性ALCL相比,EMA较少表达。IRF4/MUM1的表达不能预测IRF4基因重排的存在。总的来说,免疫组化模式不足以区分pcALCL和系统性ALCL皮肤受累。在这些病例中,临床分期是正确分类所必需的。与系统性ALCL相似,pcALCL呈EBV阴性,而CD56阳性罕见,这可能有助于区分结外NK/T细胞淋巴瘤。重要的是,ALK免疫组化是必需的,以排除ALK+ALCL累及皮肤。
三、分子细胞遗传学
pcALCL具有T细胞受体克隆性重排。尽管pcALCL通常被定义为ALK-ALCL,没有ALK表达或ALK基因易位,但仍有病例报道ALK+ALCL仅限于皮肤且预后良好。下一代测序方法已确定在pcALCL中的重现性遗传学改变,最常见的是DUSP22基因重排(约占28%)。与无DUSP22基因重排的病例相比,DUSP22基因重排的pcALCL病例显示真皮中的非典型小淋巴细胞和真皮中的大转化细胞,并很少表达细胞毒性标志物。与DUSP22基因重排阴性pcALCL病例相比,它没有显示出有预后意义。一些伴有DUSP22基因易位的pcALCL病例显示出明显的血管内受累,这一特征可以类似于血管内大B细胞淋巴瘤。
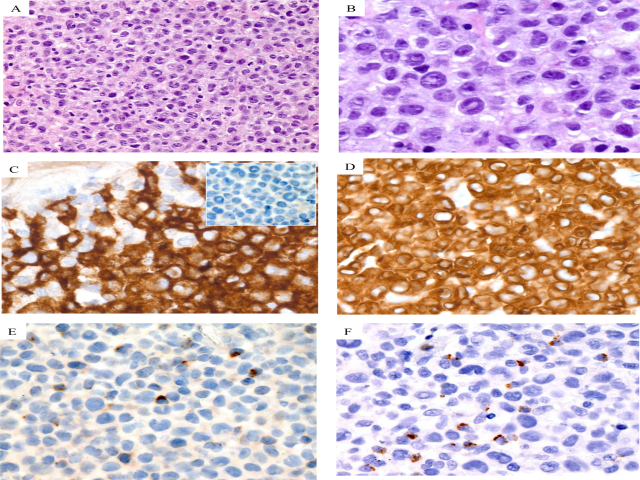
图1 具有DUSP22基因重排的ALK-ALCL:典型ALCL形态有大的多形性细胞(A),包括偶尔可见的“特征性”细胞(B)。肿瘤细胞CD30强而均匀表达(C),ALK阴性表达(插图)。(D)淋巴瘤细胞CD3为阳性,CD20和EMA为阴性(未显示)。粒酶B(E)和TIA-1(F)在肿瘤细胞中呈阴性表达,这是具有DUSP22基因重排的pcALCL的典型特征。
【参考文献】
[1] Pathology and genetics of anaplastic large cell lymphoma[J]. Seminars in Diagnostic Pathology.2019.
间变性大细胞淋巴瘤临床病理和分子遗传学研究进展(一)
间变性大细胞淋巴瘤临床病理和分子遗传学研究进展(二)
间变性大细胞淋巴瘤临床病理和分子遗传学研究进展(三)
我要评论




共0条评论