我的博文
免疫缺陷相关性淋巴组织增殖性疾病(5)
作者: 李昱
上次我们介绍了HIV感染相关B细胞性淋巴瘤概论,今天具体介绍一下常见的HIV感染相关B细胞淋巴瘤,分为如下两大类:
(1)也可发生于免疫健全者的B-NHL类型:
lBurkitt淋巴瘤:大约占所有HIV相关淋巴瘤的30%左右,约1/3病例的形态学
特点如经典BL,瘤细胞大小和形态一致,中等大小,核圆或卵圆形,嗜碱性胞浆,核膜厚,染色质较粗,核仁明显,可贴近核膜,核分裂象多见,常见“满天星”图像,呈经典形态者约30%BL病例EBV阳性。而2/3的BL伴浆细胞分化,此为AIDS患者发生BL相对特殊的形态学表现,该组织形态BL相应EBV阳性率较高(约50-70%)。
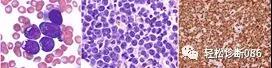
上图中HIV感染患者骨髓涂片见中等大小异型淋巴样细胞,胞浆嗜碱性含小空泡(图左)。HIV感染患者骨髓活检组织见中等大小肿瘤细胞,含多个小核仁,核分裂像易见(图中)。免疫组化显示Ki67几乎100%阳性(图右)。
lDLBCL:约占所有HIV相关淋巴瘤的25-30%,EBV+见于30%病例。形态学可以是中心母细胞为主,或免疫母细胞为主。病变中出现大于90%的免疫母细胞和多数有浆细胞样分化特征者被称为免疫母细胞亚型(约占10%病例,90%都是EBV相关性),此型常见于晚期HIV患者,部位常发生于中枢神经系统。
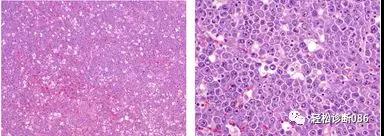
图2 HIV感染患者卵巢DLBCL:低倍示大细胞增生伴星空现象(左),高倍显示大的肿瘤细胞呈浆细胞样或免疫母细胞样特征(右)
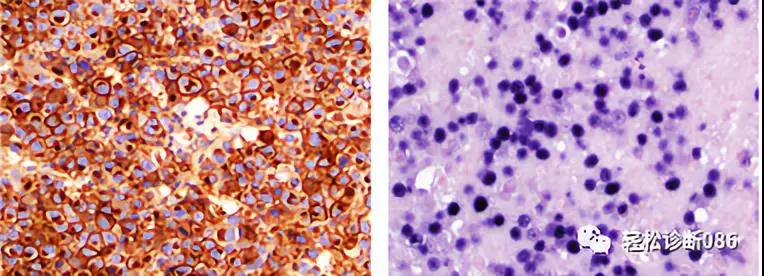
IHC显示CD138+(左下),原位杂交显示EBER+(右下)。
除此之外,MALT淋巴瘤、MZL和FL也可出现于HIV+患者中。
(2)较为特异性发生于HIV阳性患者的B-NHL类型
l浆母细胞淋巴瘤:一种侵袭性B细胞淋巴瘤,最初均发生于HIV患者口腔,也可发生于鼻窦,GI,软组织,肺,骨,皮肤等结外部位,LN较少。但后来发现亦可见于无免疫缺陷(HIV-)患者(中国病例大部分HIV-)。
形态特征:单一的浆母细胞/免疫母细胞样特征的大细胞,EBV: 70-80%+(国内EBER阳性率低)。
免疫表型:表达浆细胞标记:CD38 (100%), MUM1 (100%) 和CD138 (84%),EMA(80%),B细胞标记:CD79a (14%),CD20(3%),高增殖指数:大于90%HHV8 LANA:阴性(鉴别起源于HHV8相关多中心Castleman病LBCL)FISH:可见MYC基因重排,多见于EBER+病例
预后:无有效治疗方法,患者临床分期高,预后差。
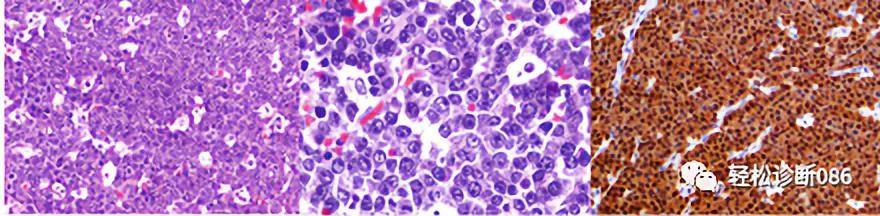
上图中HIV感染患者浆母细胞淋巴瘤低倍观,仍可见星空现象(图左),高倍观显示瘤细胞显示经典的浆母细胞特征(图中),免疫组化显示MuM-1阳性(图右)。
l原发性渗出性淋巴瘤:无瘤块的浆液性渗出物,与HHV8/KSHV普遍相关,最常见于免疫缺陷患者,部分PEL患者可在邻近部位(如:胸膜)发生继发性实体肿瘤。少数HHV8+淋巴瘤与PEL继发的实体肿瘤无法分辨,这类肿瘤又称为腔外PEL。
形态特征:大免疫母细胞或浆母细胞到形态更为间变的细胞,核大,圆形或不规则形,核仁明显,胞浆丰富、深嗜碱性,部分细胞胞浆内可见小空泡。
细胞伴浆样分化时,可见核周空晕,一些细胞形态学类似于R-S样,常伴有高核分裂活性和凋亡碎片。
免疫表型:与PEL相同,但B细胞相关抗原和Ig的表达略比PEL的病例多。LCA+,HIA-DR, CD30, CD38, Vs38c, CD138和EMA常+,HHV8相关的潜伏蛋白LANA(ORF73)+, Pan-B markers (CD19, CD20, CD79a)常-,Ig-, BCL6-。
原位杂交:EBER常+,但LMP-1常-。
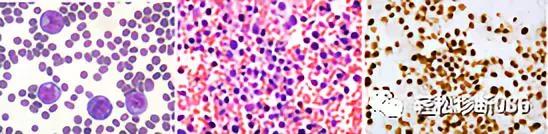
HIV感染患者原发性渗出性淋巴瘤(上图):胸腔积液离心图片显示肿瘤细胞体积大,胞浆嗜碱,核不规则,核仁明显(图左)。HIV感染患者胸腔积液细胞蜡块显示大量非粘附性异型大细胞(图中)。细胞蜡块进一步免疫组化显示HHV-8阳性(图右)。
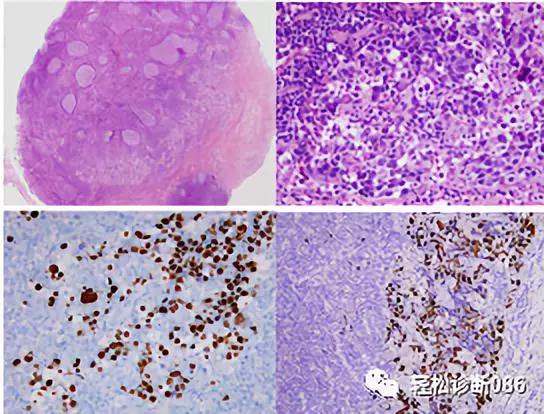
上图为腔外型PEL:低倍显示淋巴滤泡增生,被膜下和副皮质区可见肿瘤细胞团块,并见被膜硬化(图左上)。高倍观可见肿瘤性大细胞胞浆丰富,胞核多形性。还可见大量核碎裂(图右上)。免疫组化显示 HHV8阳性(图左下)。原位杂交显示肿瘤细胞EBER阳性(图右下)。
【来源:轻松诊断086 微信公众号】

我要评论





共0条评论