我的博文
ASCO中国第一项卵巢癌研究口头报告:卵巢癌高肿瘤突变负荷与DNA损伤修复基因变异的相关性及对预后的影响
在美国芝加哥当地时间6月3日上午09:45,美国临床肿瘤学会(ASCO)之“卵巢癌免疫系统专场(Engaging the Immune System in Ovarian Cancer)”隆重召开,来自上海复旦大学附属肿瘤医院的田文娟博士代表王华英教授团队在会议上进行口头报告,公布了一项与思路迪医学部共同合作的研究成果:“High tumor burden (TMB) is associated with DNA damage repair (DDR) alterations and better prognosis in ovarian cancer” (卵巢癌高肿瘤突变负荷与DNA损伤修复基因变异的相关性及对预后的影响)(摘要号【5512】)。

这是迄今为止中国第一个卵巢癌领域相关研究的口头报告,也是迄今为止第一个在ASCO会议幻灯上出现的中国肿瘤精准诊疗公司的NGS检测产品。(【ASCO 2018】卵巢癌研究口头报告:DNA损伤修复基因变异与免疫治疗相关性)

田文娟博士口头汇报现场


1背景
卵巢癌是致死率最高的女性恶性肿瘤,进行全面分期手术/肿瘤细胞减灭术并辅以铂类为主的化疗是初治卵巢癌的标准治疗方案。尽管初次治疗后的总体缓解率高达60-75%,但大部分卵巢癌患者会发生复发,整体5年生存率不足50%,因此,如何为卵巢癌患者寻找更为有效的新型治疗方案是临床面临的重大挑战。
近几年来,免疫治疗相关的临床研究在肿瘤领域如火如荼捷报频传,为肿瘤患者的治疗带来了新的希望。但免疫治疗在卵巢癌患者中的初步研究结果却差强人意,单药有效率仅在9.7~15%;因此,如何利用有效的生物标记物来筛选对免疫治疗敏感的人群已成为目前的研究热点。
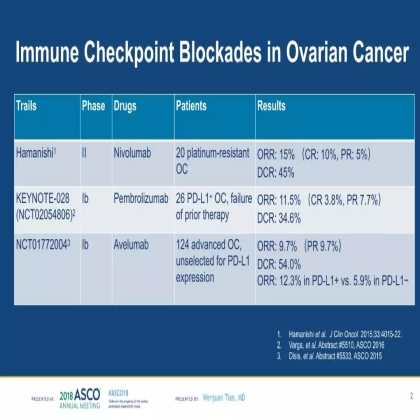
肿瘤细胞突变负荷(TMB)是目前潜在的免疫治疗biomarker。TMB越高,可能提示肿瘤具有更高的免疫原性,对免疫治疗的应答会更好。既往在肺癌和尿路上皮癌中的研究提示,具有较高TMB水平的患者从免疫治疗中获益更多。
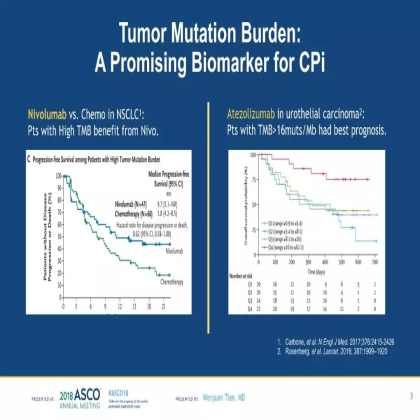
2017年发表在Cancer Discovery的综述提示,肿瘤细胞的DNA损伤修复缺陷是导致基因组不稳定性的因素之一,而肿瘤基因组不稳定性则可能表现为各种形式的突变增多,即较高的TMB水平。

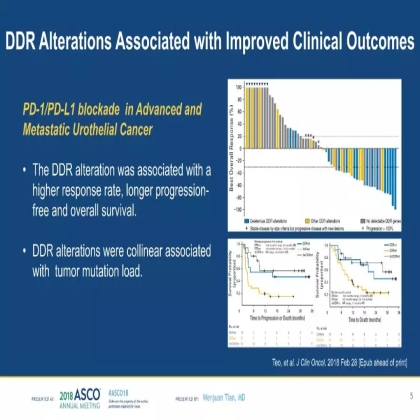
来自纽约Memorial Sloan-Kettering癌症中心的Teo等学者于2017年7月发表在CCR上的一篇文章提示,接受含铂化疗的尿路上皮癌患者中,具有DDR通路相关基因变异的患者肿瘤突变负荷更高、预后更好;随后在2018年2月,Teo等学者在JCO发表的研究提示,在接受PD-1/PD-L1治疗的尿路上皮癌患者中,DDR变异与更长的PFS和OS显著相关。
其实早在2014年,Pennington等学者发表在CCR的研究也已提示,具有同源重组修复通路(homologous recombination, HR)基因变异的卵巢癌患者预后更好,对含铂化疗更为敏感。
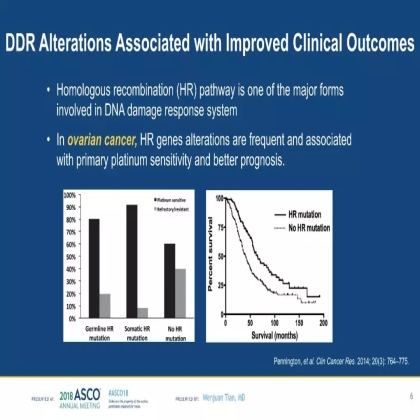
HR是DDR的重要通路之一,那么DDR变异在卵巢癌中是否可能扮演着与在尿路上皮癌中相似的角色?DDR变异的卵巢癌患者是否会表现出更为强烈的基因组不稳定性?围绕这些问题,王华英教授团队与思路迪医学部开展了这项探索性研究。

2方法
我们首先利用来自TCGA的434例卵巢癌的WES检测数据作为Discovery cohort,用来自临床的92例卵巢癌NGS检测数据作为Validation cohort。

其中NGS检测采用思路迪的Master panel(381基因),该Panel性能经过跨平台及临床大样本验证。
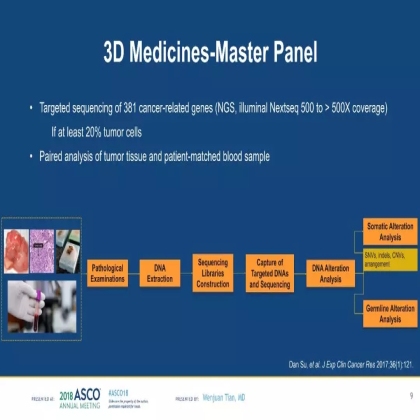
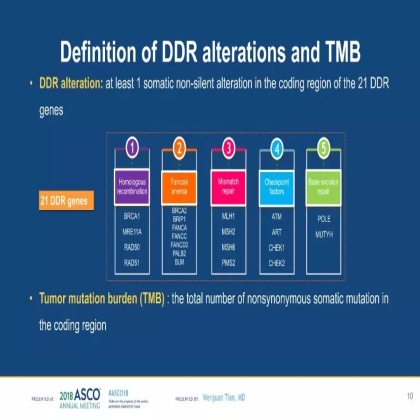
DDR基因包括来自同源重组修复通路(homologous recombination, HR)、范可尼贫血通路(Fanconi anemina, FA)、错配修复通路(mismatch repair, MMR)、检查点通路(Checkpoint factor,CKP)、碱基切除修复(Base excision repair, BER)五条DDR通路的21个相关基因。
3结果
TCGA cohort 434例卵巢癌患者主要为白种人,组织学类型均为浆液性卵巢癌;Clinical cohort 92例卵巢癌患者均为中国人,组织学类型以浆液性卵巢癌为主(82.6%)。两组人群主要为III期和IV期的患者。

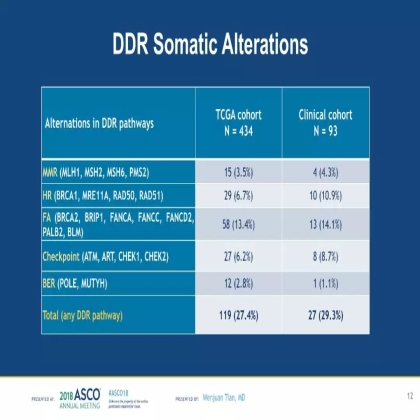
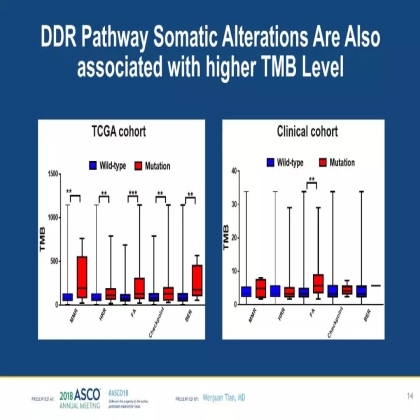
我们发现TCGA cohort和Clinical cohort的DDR通路体系突变率分别为27.4%和29.3%。
无论是TCGA cohort(西方卵巢癌人群) 还是clinical cohort(中国卵巢癌人群),DDR变异的卵巢癌患者TMB均显著升高。
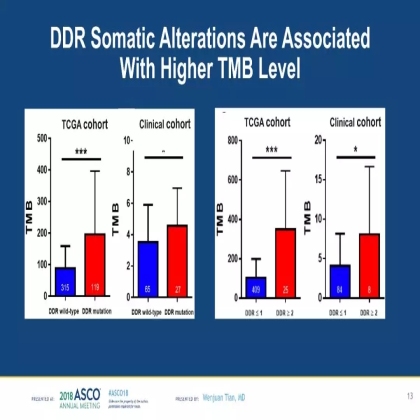
TCGA cohort中,MMR、HRR、FA、CKP、BER任意一条通路发生变异的卵巢癌患者,TMB均显著升高;但在clinical cohort中,仅FA通路基因变异与高水平的TMB显著相关;在其他几条通路中我们也观察到了基因变异后TMB水平增高的趋势,但未达到统计学差异,这可能与clinical cohort较小的样本量有关。

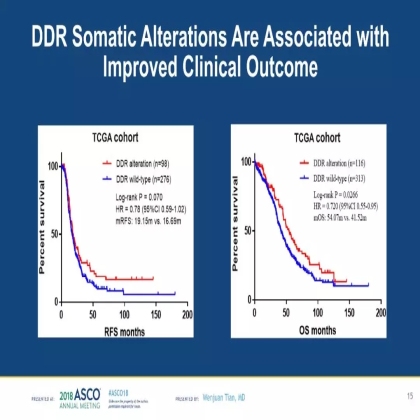
此外,我们进一步在TCGA cohort探索了DDR变异、TMB水平对卵巢癌预后的影响。我们发现DDR体系变异的卵巢癌患者具有更长的总生存(中位OS:54.07m vs. 41.52m;HR, 0.72, 95%CI 0.55-0.95, P = 0.027)。
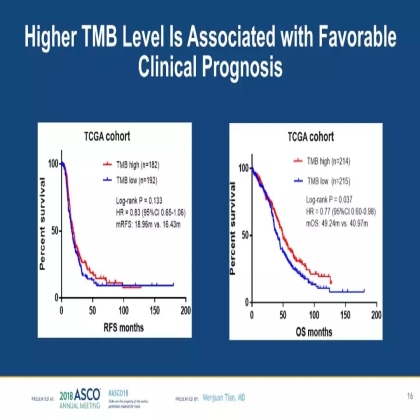
在TCGA cohort中,具有较高水平TMB的患者具有更长的总生存(中位OS:49.24m vs. 40.97m;HR,0.77, 95%CI 0.60-0.98, P = 0.037)。
4总结
本研究中,无论是TCGA cohort还是Clinical cohort,DDR变异均与TMB升高显著相关;此外,在TCGA cohort中,DDR变异或者TMB-H的卵巢癌患者具有更好的预后。这些发现提示DDR变异的卵巢癌患者表现出更高的基因组不稳定性,可能对免疫治疗更为敏感,后续的验证性研究值得进一步开展。

我要评论





共0条评论