我的博文
T细胞淋巴瘤病理诊断及进展(一)
成熟T和NK细胞淋巴瘤是一组具有重叠的形态学和临床特征的高度异质性恶性肿瘤。近年来,对其基因表达谱和分子改变有了深入的了解,进一步揭示肿瘤的起源细胞及其微环境,从而将其细分为不同的类型。认识其发生的生物学途径可能发现有关生存和复发的生物标志物及有助于患者选择特定的靶向药物治疗。
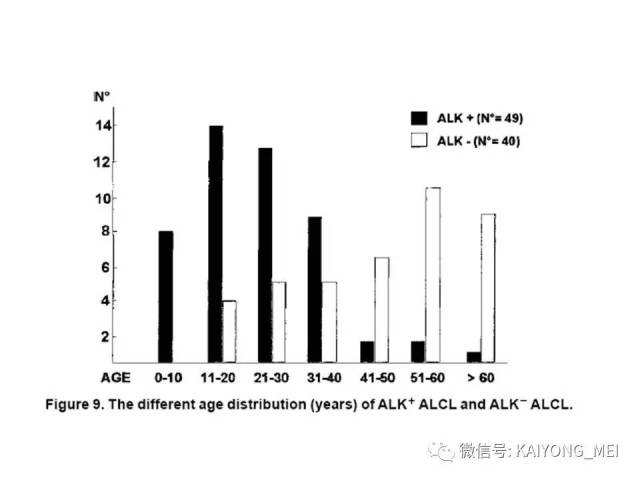
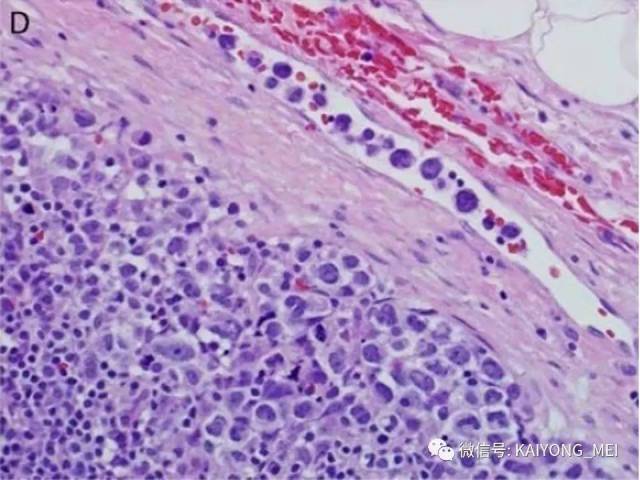
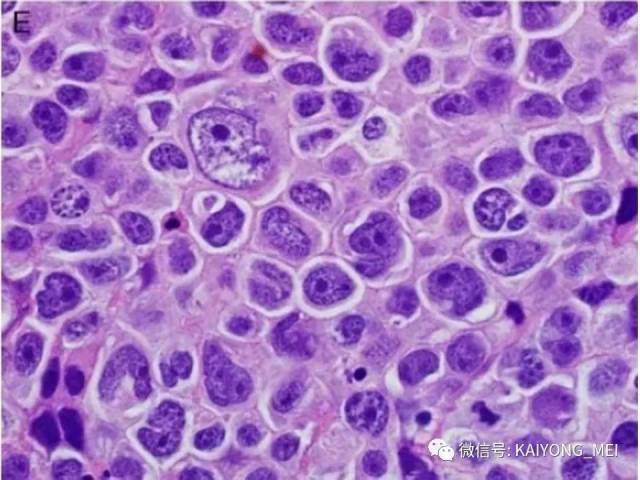
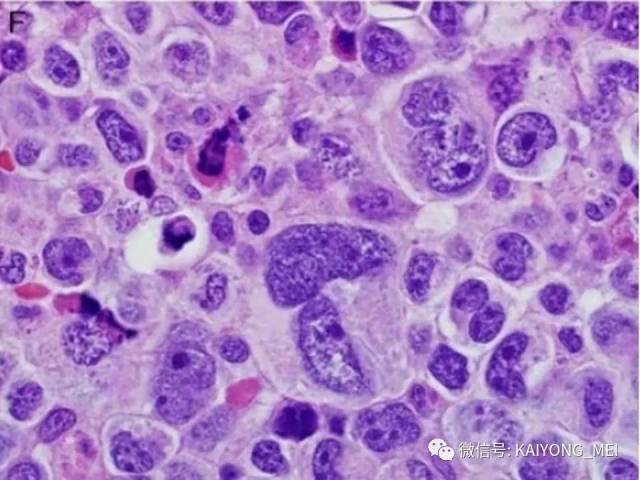
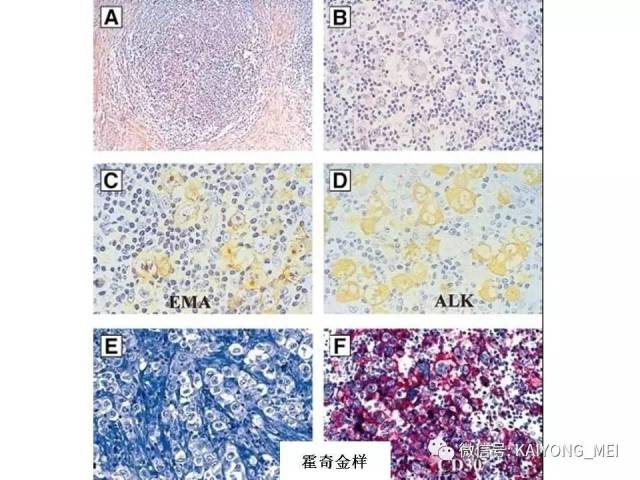
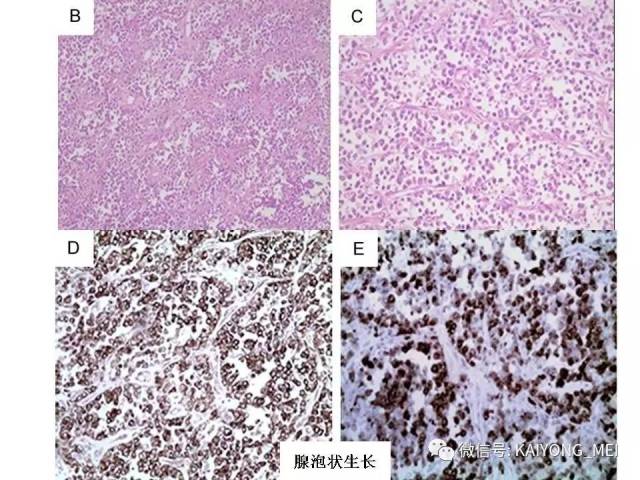
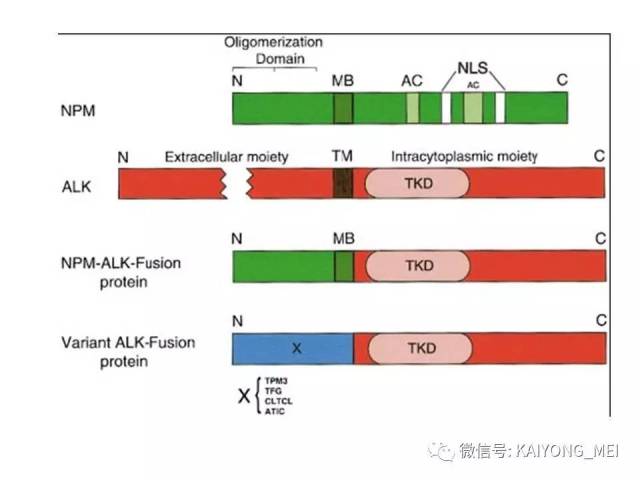
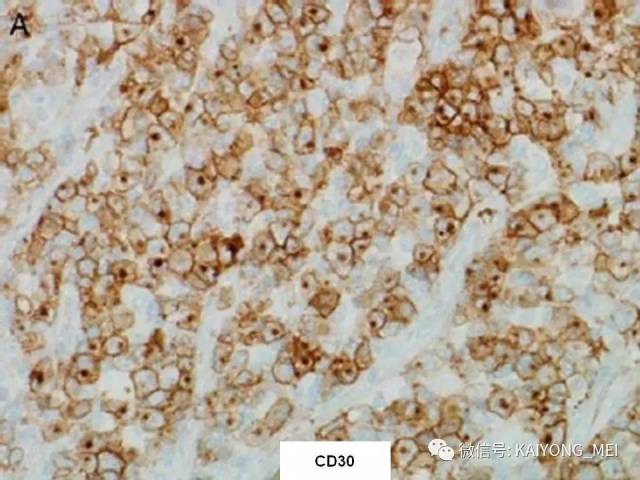
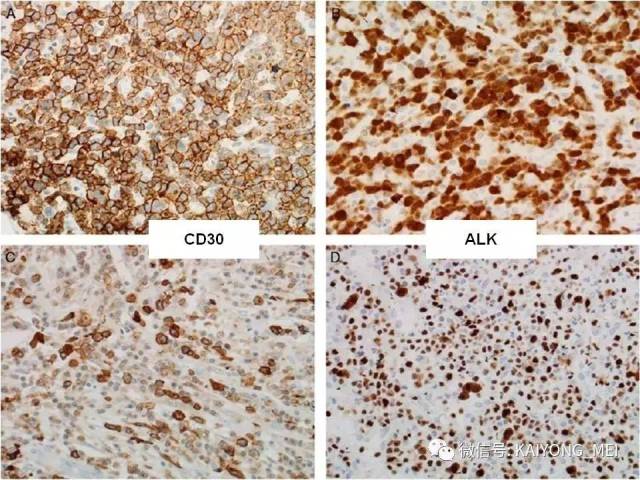
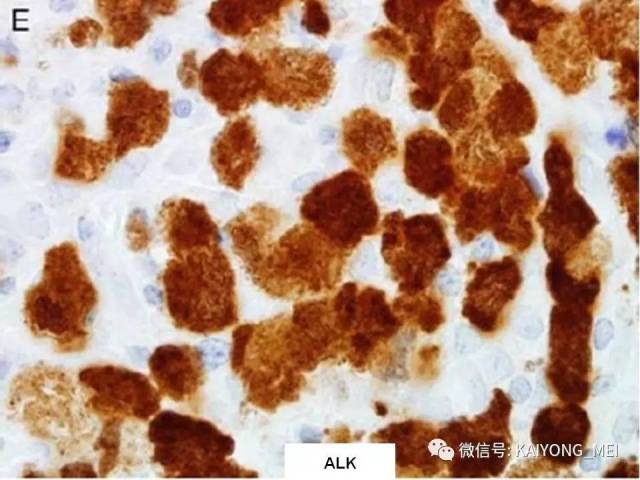
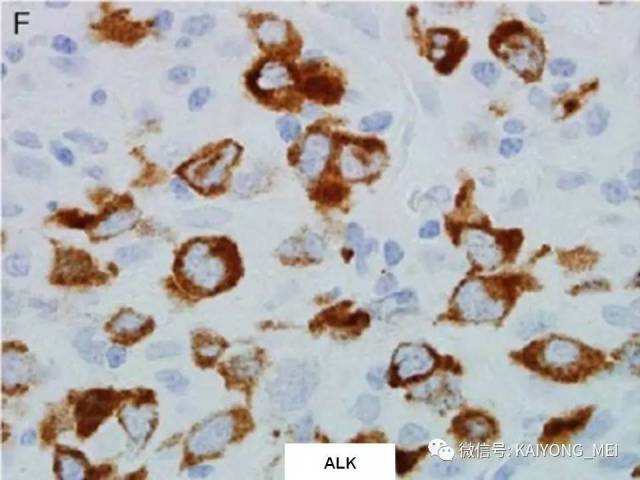
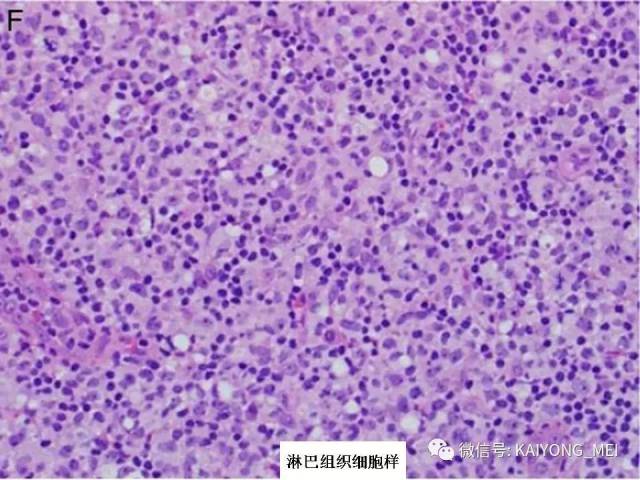
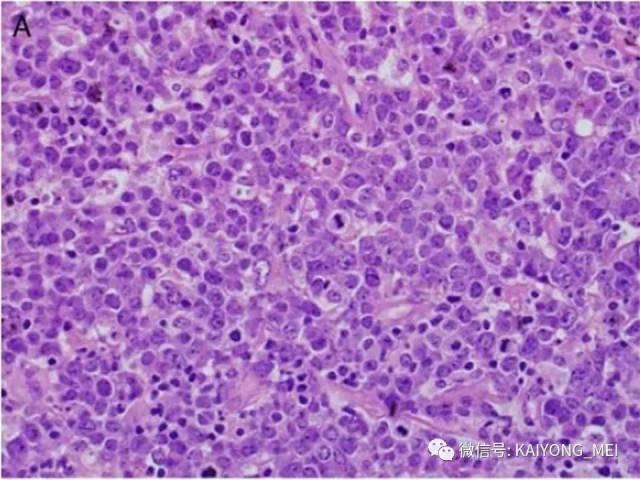
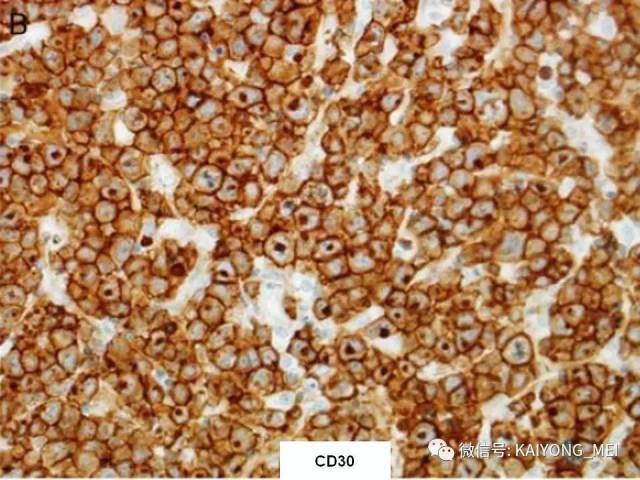
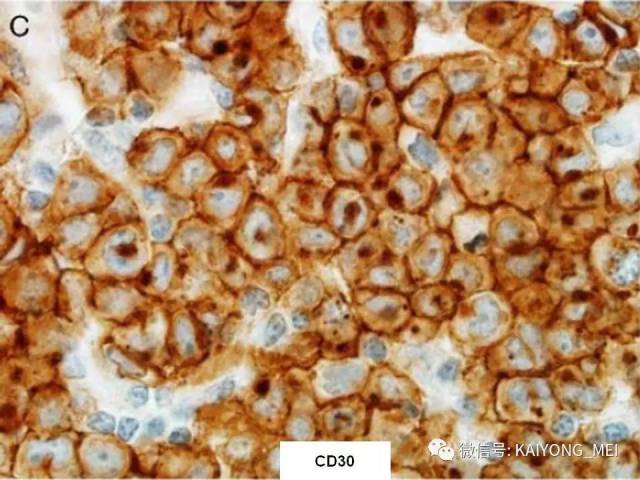
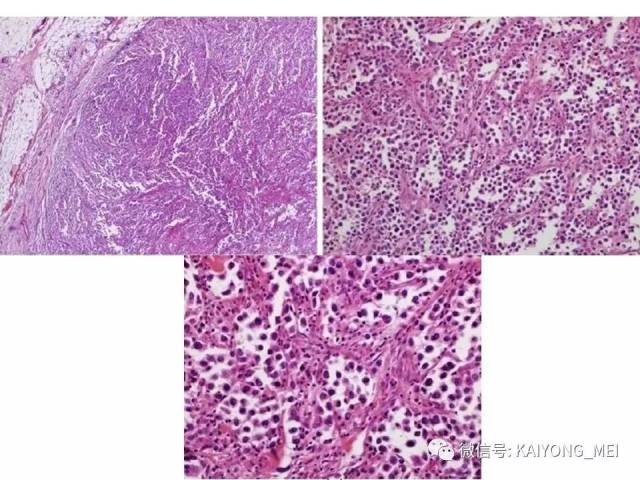
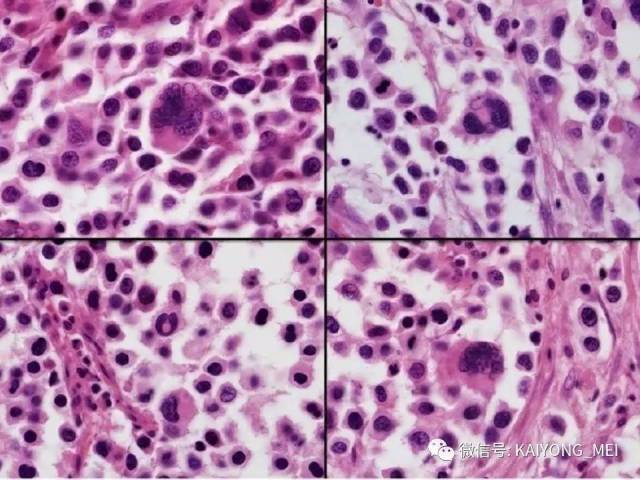
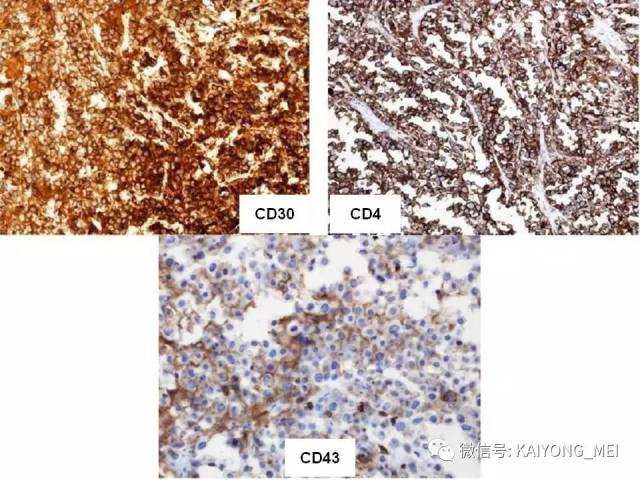
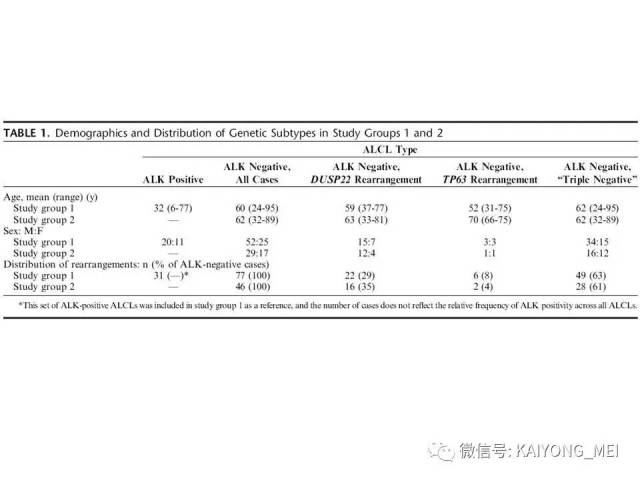
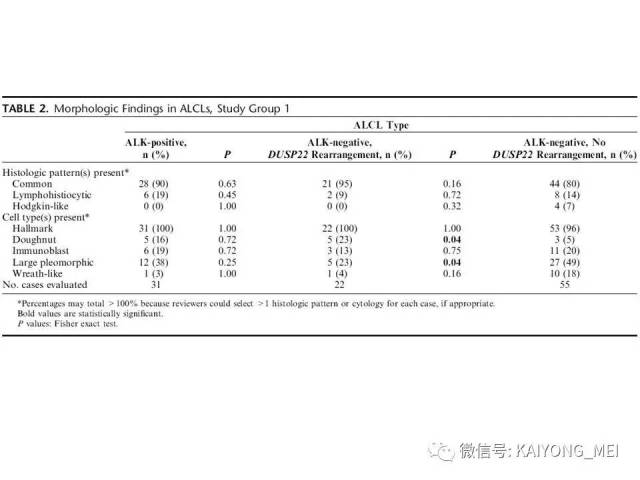
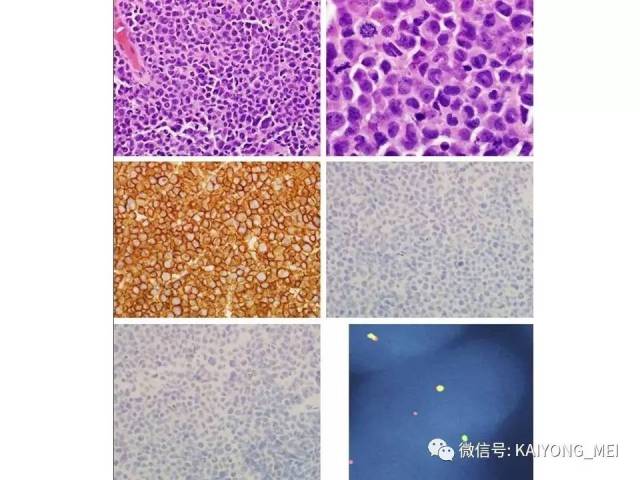
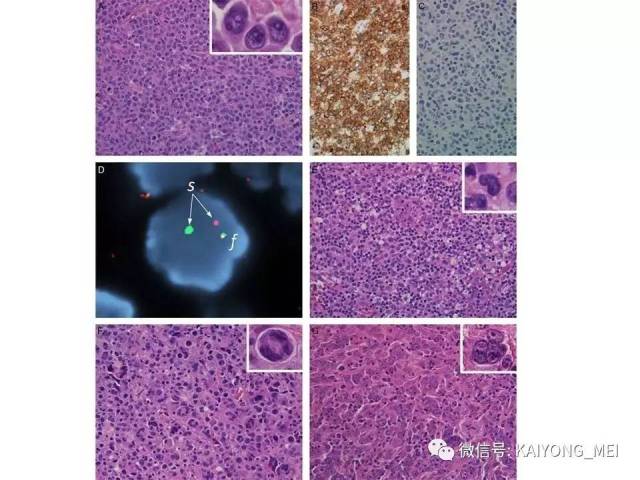
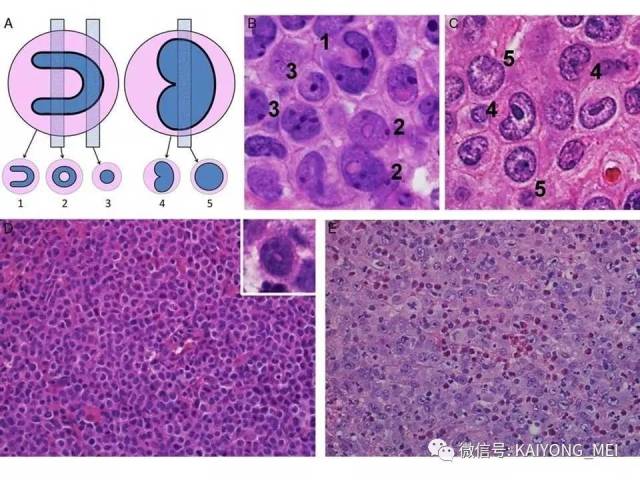
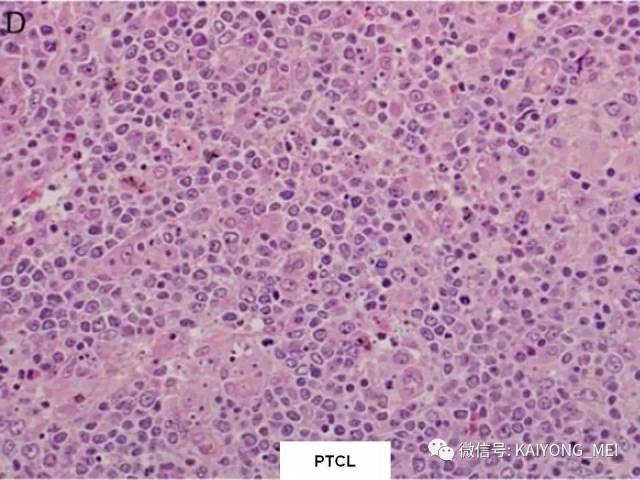
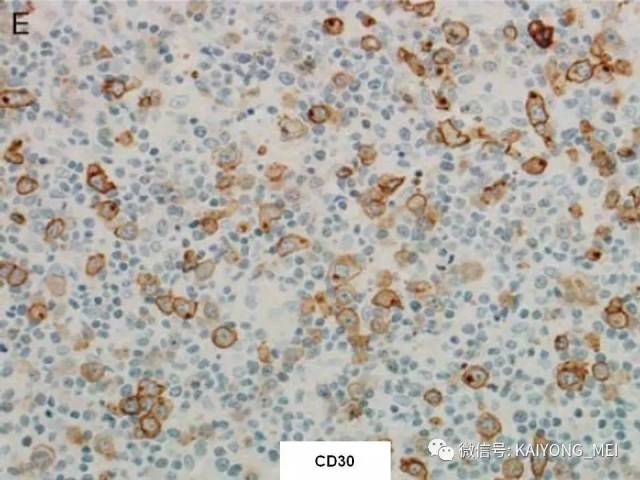
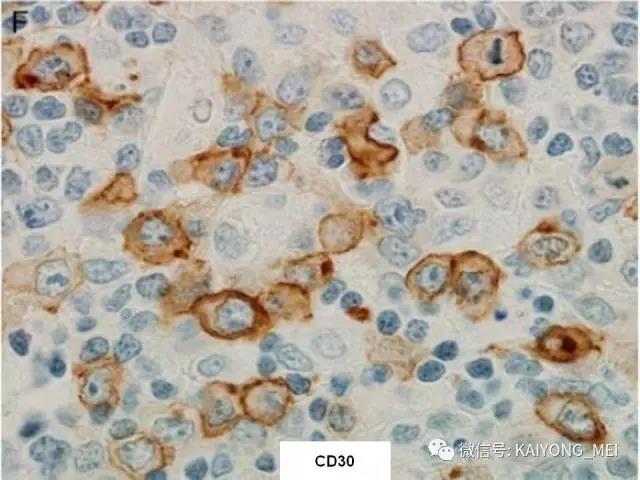
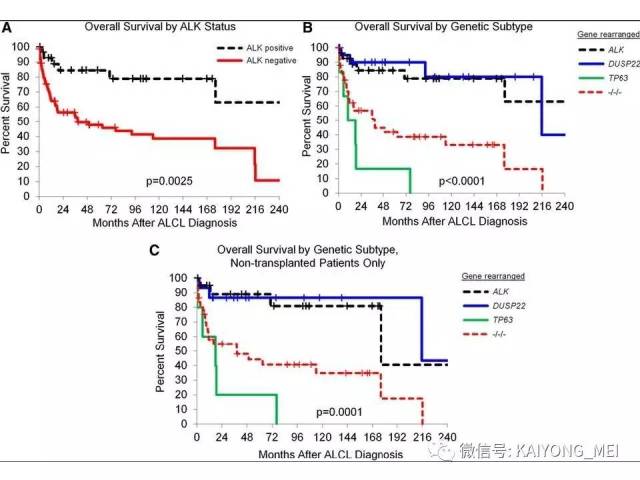
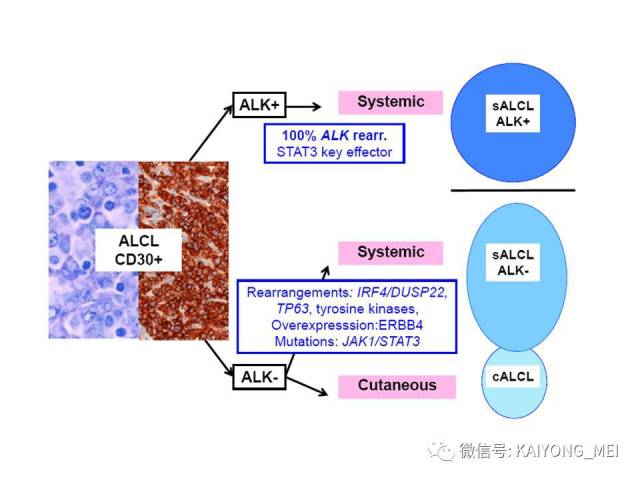
ALK阴性的间变性大细胞淋巴瘤(ALCL)在2008版WHO分类中作为暂定亚类存在,由于提高了对其发病机制和病理特征认识,2016版分类将其作为一个独立分类。其中JAK/STAT3信号通路组成性活化是ALK阴性ALCL的重要遗传学事件。ALK阴性和阳性的ALCL有比较相似的基因表型。30%的ALK阴性ALCL病例有DUSP22和IRF4位置的6p25基因重排,预后非常好,而8%的病例有TP63重排,预后非常差。
乳腺植入物相关ALCL:这是2016版分类中新增的暂定类型,表现为乳腺植入物周围渗出相关的纤维囊,淋巴瘤平均发生时间为假体植入后10年左右。大多数情况下肿瘤细胞通常局限在假体形成的浆液性腔内,不侵犯纤维囊,此时一般推荐采取保守的治疗方式,去除假体和纤维膜。如果肿瘤细胞侵犯纤维膜,则可能出现淋巴结侵犯和全身播散,应当全身化疗。
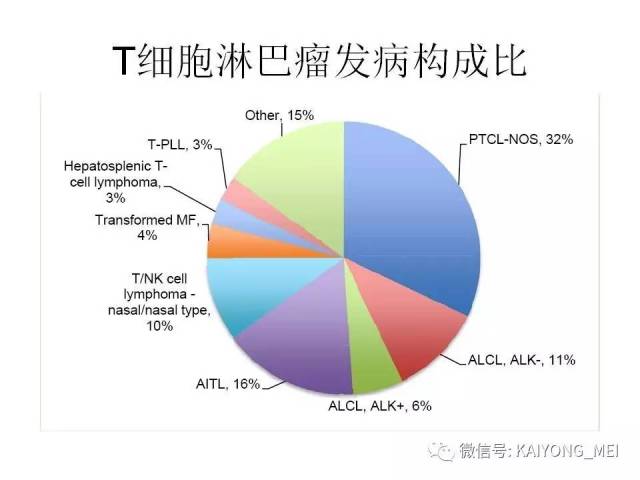
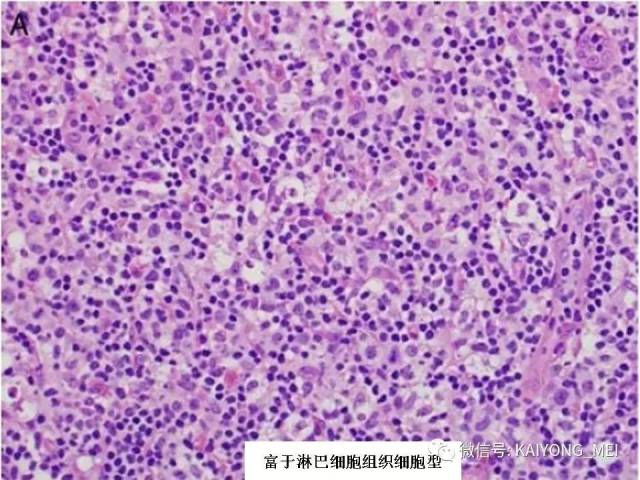
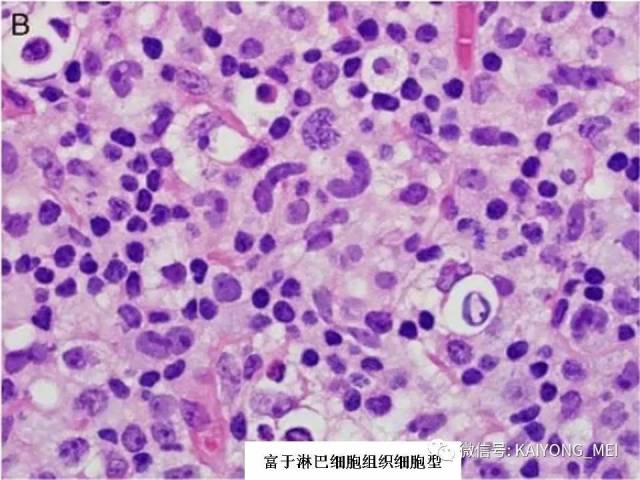
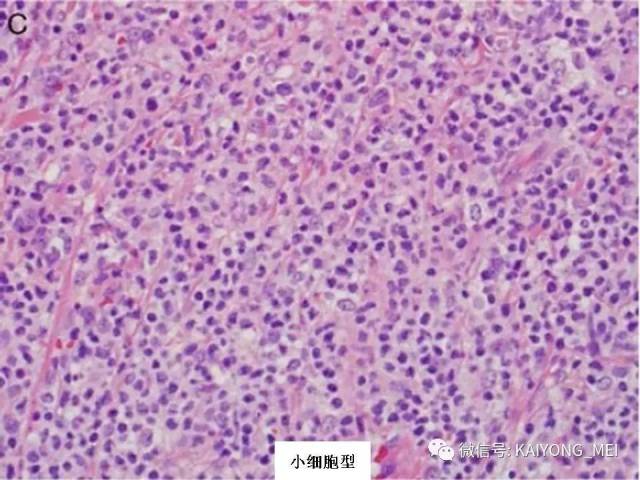
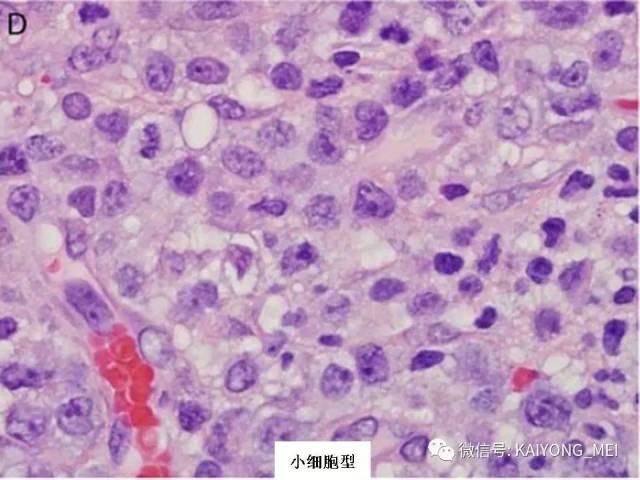
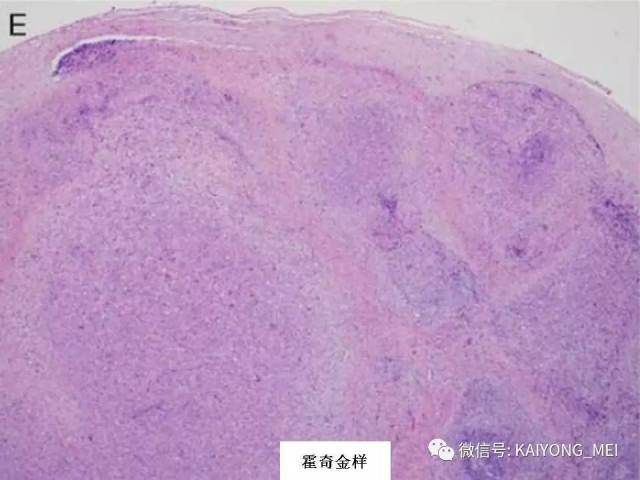
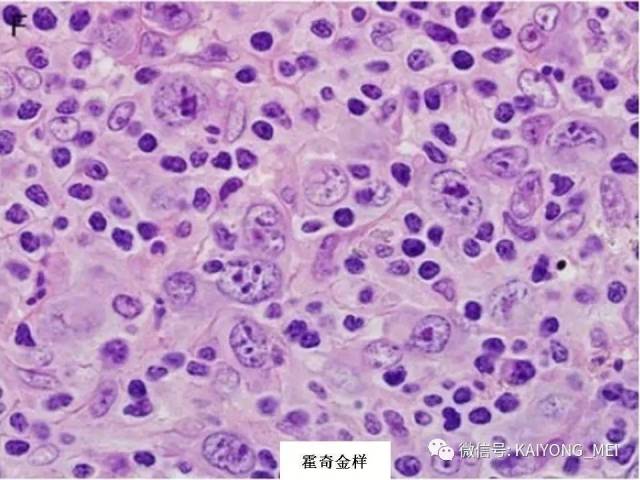
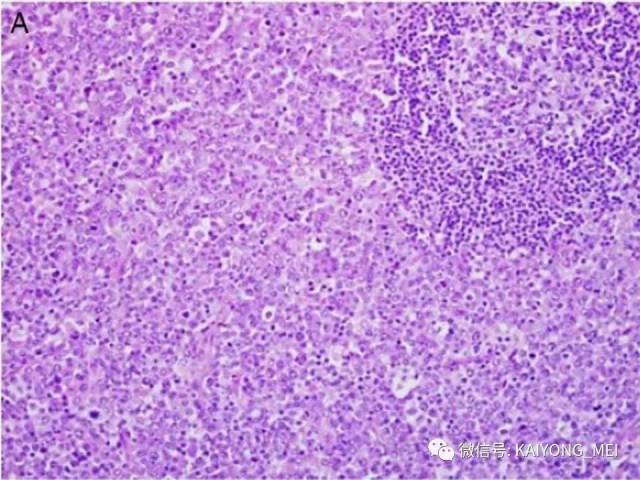
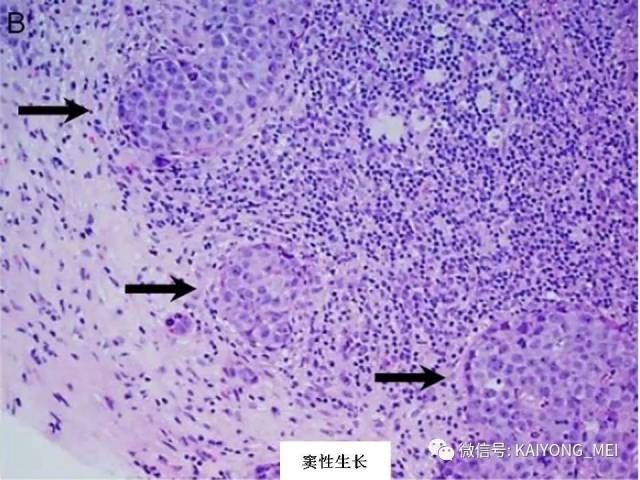
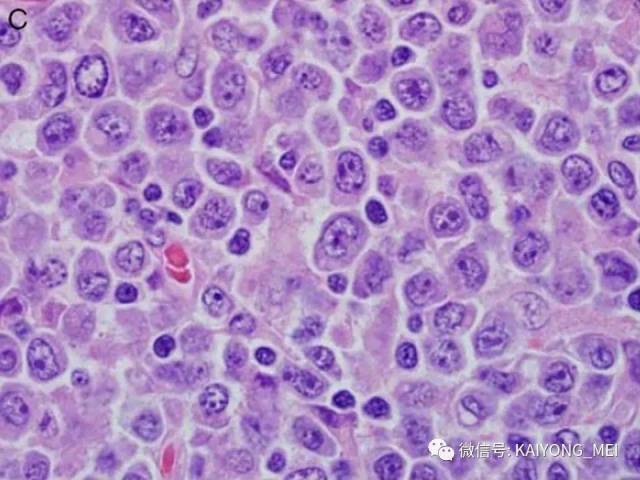
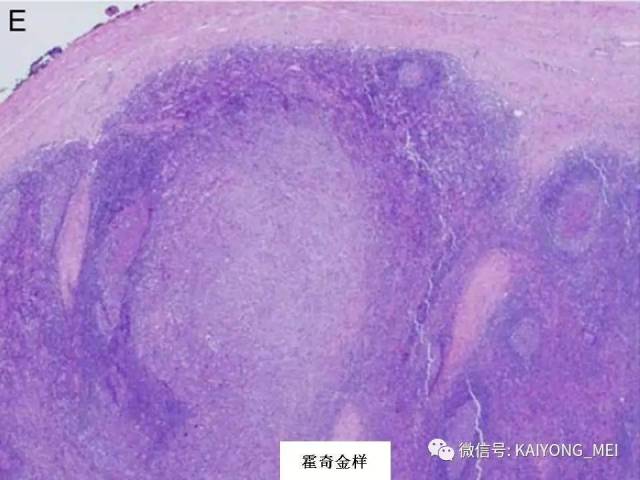
外周T细胞淋巴瘤,非特指型(PTCL,NOS):2008版的PTCL,NOS中存在一类滤泡变异型,由于更为单一的形态学表现、相对特征性的临床病理特点、细胞遗传学特征以及辅助性T细胞起源(TFH),在2016版中作为一个单独分类暂列,命名为滤泡性T细胞淋巴瘤(FTCL)。具有滤泡辅助T细胞(TFH)表型的结内外周T细胞淋巴瘤包括血管免疫母细胞T细胞淋巴瘤、滤泡性T细胞淋巴瘤和其他具有FTH表型的结内PTCL。这几种淋巴瘤有很多相似的基因改变,并且至少表达2-3个TFH相关的抗原。AITL和FTCL均可有免疫母细胞,通常EBV阳性。有些病例中甚至可有霍奇金样细胞,容易被误诊为经典霍奇金淋巴瘤。FTCL常常表现为局部病变,全身症状也少些。剩下的PTCL,NOS仍然是一个细胞遗传学、免疫表现异质性非常强的肿瘤,GEP分析显示其特征与活化T淋巴细胞相近。依据GEP特征,可将其分为至少三个亚类:过表达GATA3、过表达TBX21和过表达其他细胞毒基因,其中过表达GATA3基因者预后不良。但2016版分类对PTCL,NOS的亚类区分不做要求。
2008版分类中,儿童EBV病毒阳性T细淋巴组织增殖性疾病主要包括两个亚类:儿童系统性EBV阳性T细胞淋巴组织增殖性疾病和种痘水疱病样T细胞淋巴瘤。目前均作为独立疾病出现于2016版分类中,但两者名称有所变化。2008版中儿童系统性EBV+T细胞淋巴组织增殖性疾病,在2016版中更名为儿童系统性EBV+T细胞淋巴瘤,强调其临床的爆发性、侵袭性临床病程,常伴有噬血细胞综合征,此时需要与EBV相关的噬血细胞性淋巴组织增生症(HLH)进行鉴别,HLH对HLH94方案反应良好,也不是肿瘤性疾病。2008版中种痘水疱病样T细胞淋巴瘤,在2016版分类中更名为种痘水疱病样T细胞淋巴组织增殖性疾病,由淋巴瘤更为淋巴组织增殖性疾病,是为了强调其与慢性活动性EBV感染的关系,以及临床过程的多样性,该病即可表现为局限性惰性的皮肤病变,也可出现发热、肝脾淋巴结肿大,伴或不伴皮肤表现,出现系统性症状时常为侵袭性病程。











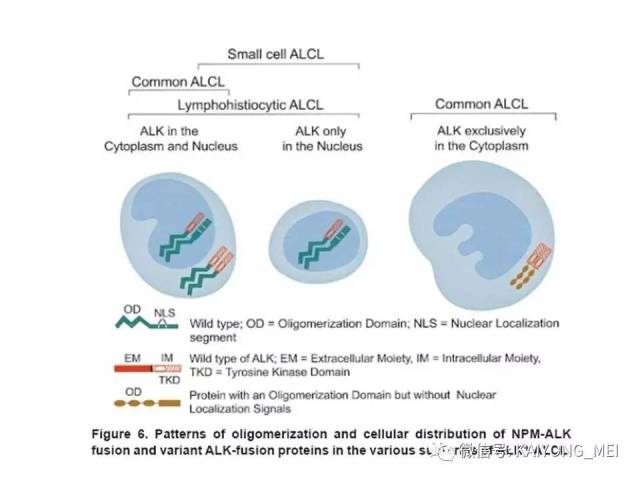
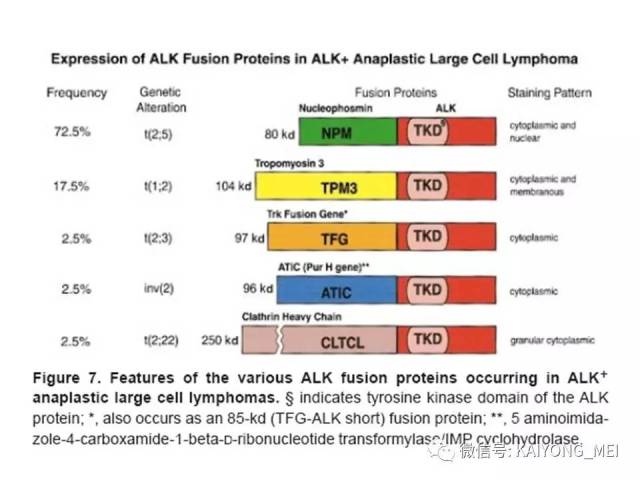
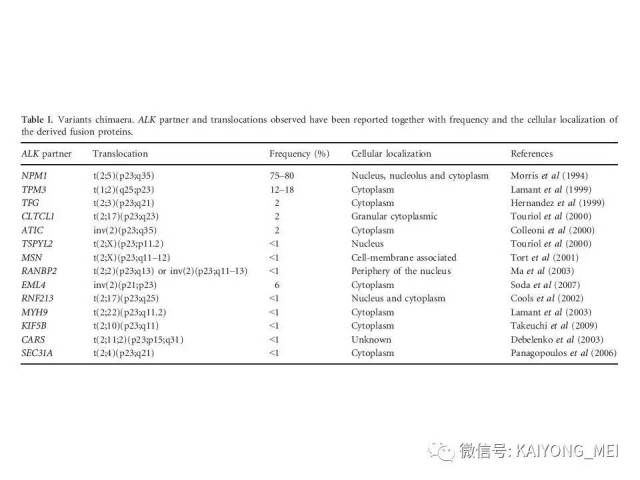
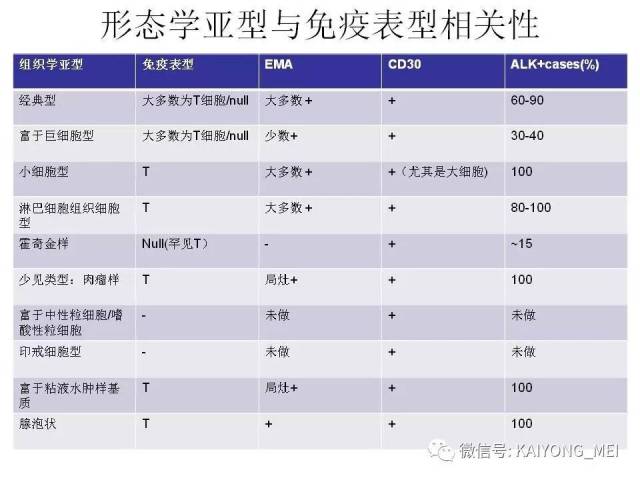








我要评论







共0条评论