我的博文
T细胞淋巴瘤病理诊断及进展(三)
NK/T 细胞淋巴瘤:起源于NK 与细胞毒性T细胞, 二者同属于具有吞噬体内异物、杀伤肿瘤、感染及损伤性细胞的非特异免疫活性细胞。正常情况下,NK 与细胞毒性T细胞在黏膜与皮肤构成一道免疫防线,,因此NK/T 细胞淋巴瘤主要发生于鼻腔、胃肠道黏膜和皮肤组织。从细胞发生的不同可分为两类:
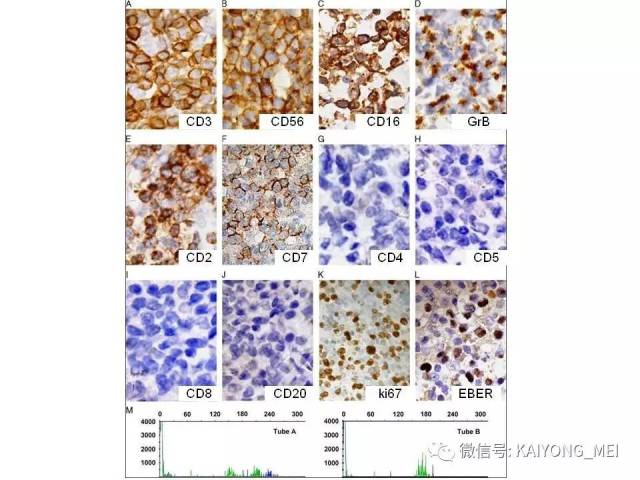
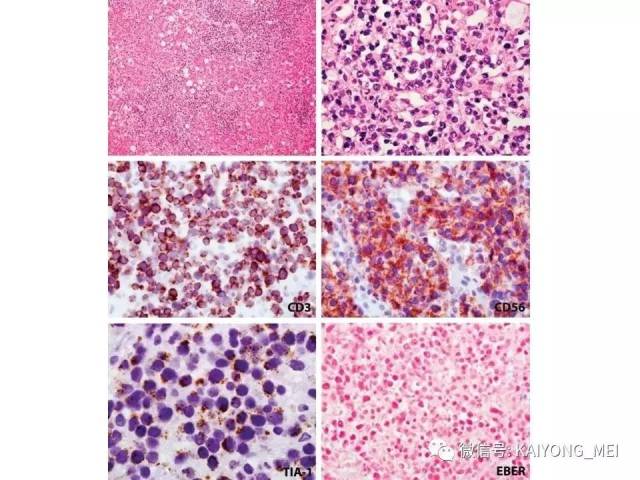
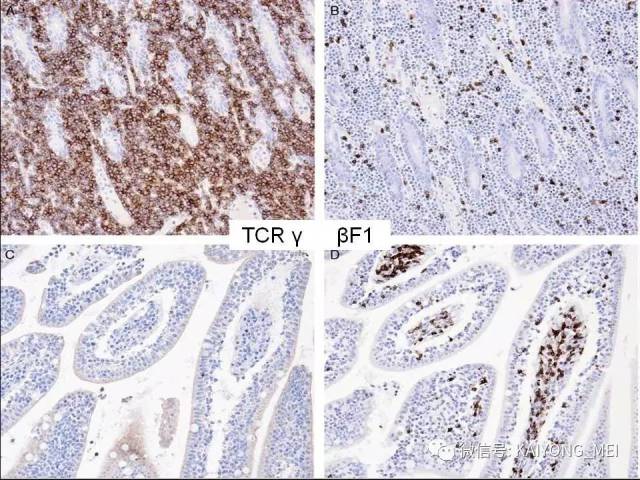
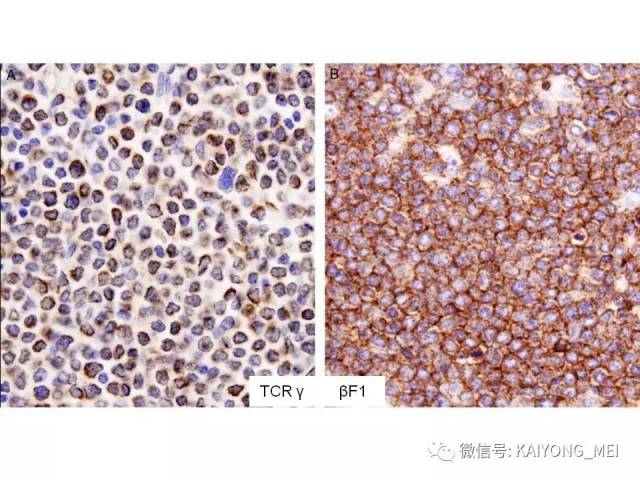
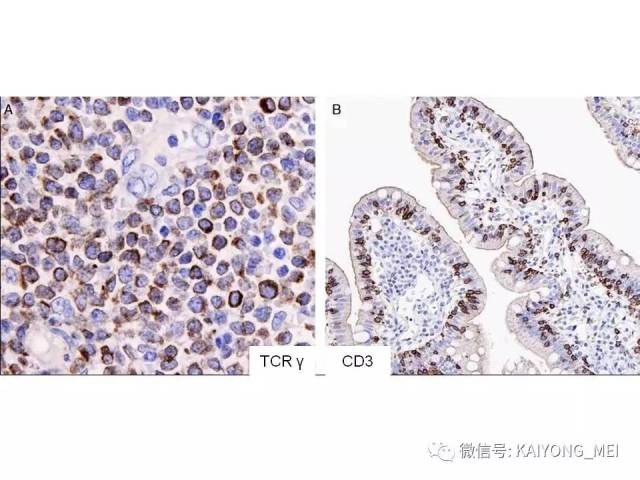
①真性NK 细胞的NK/T 细胞淋巴瘤:即鼻、鼻型NK/T细胞淋巴瘤。瘤细胞表达CD3ε(+)、CD56(+)、细胞毒性分子(+)、EBV(+)、sCD3(-)、αβ与γδTCR(T 细胞受体)(-)及TCR 基因重排(-)。
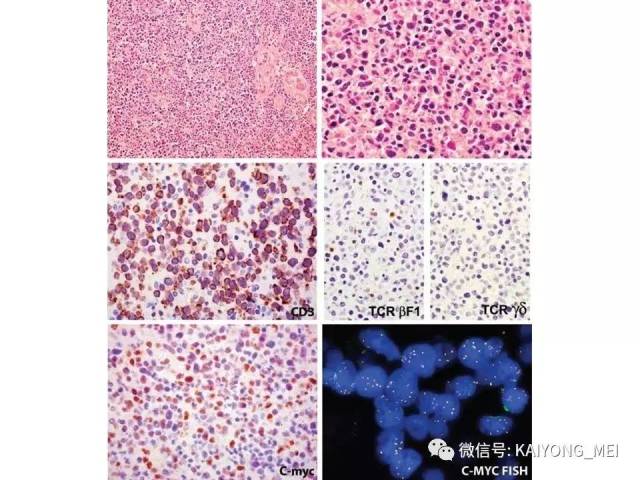
②NK 样T 细胞淋巴瘤,,包括单形性嗜上皮性肠道T细胞淋巴瘤、皮下脂膜炎样T 细胞淋巴瘤及肝脾T 细胞淋巴瘤等。瘤细胞表达CD56、sCD3、TCRαβ 或γδ(+)、细胞毒性分子(+)、及TCR 基因重排(+)。这两类淋巴瘤除具有类似的病理组织学以外, 免疫表型是其重要的诊断依据。
免疫表型分4 个方面:
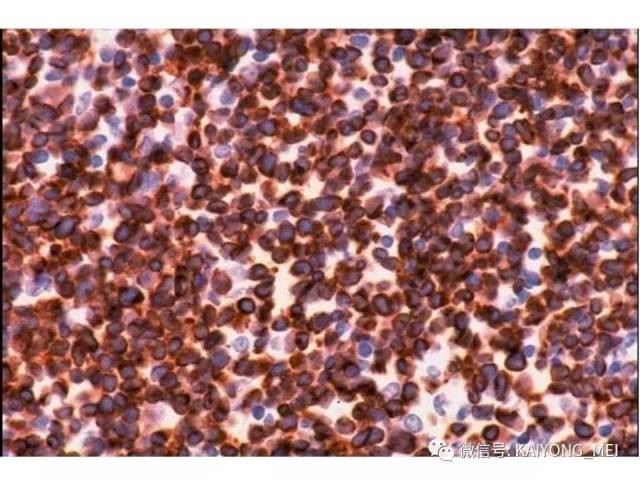
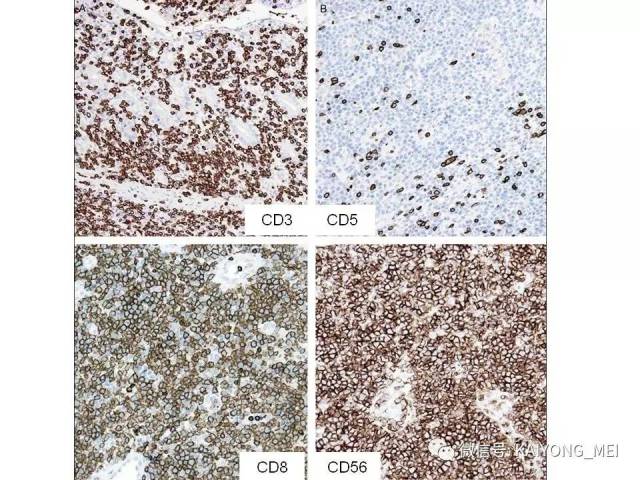
①NK 细胞相关抗原表:CD56阳性瘤细胞成簇或弥漫分布是恶性的重要指标。②T 细胞抗原表型:有cCD3ε、cCD3 、sCD3 、CD4 、CD8 、TCRαβ 和γδ。常用的为cCD3ε、cCD3 和sCD3 。
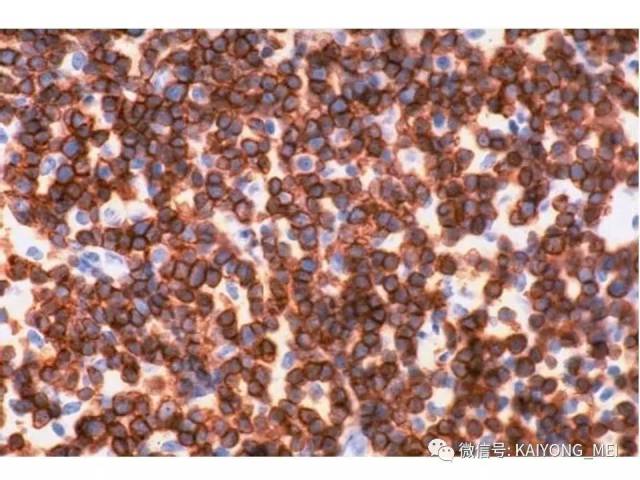
③细胞毒性抗原表型:TIA-1、粒酶B和穿孔素。
④EBER原位杂交(+)。
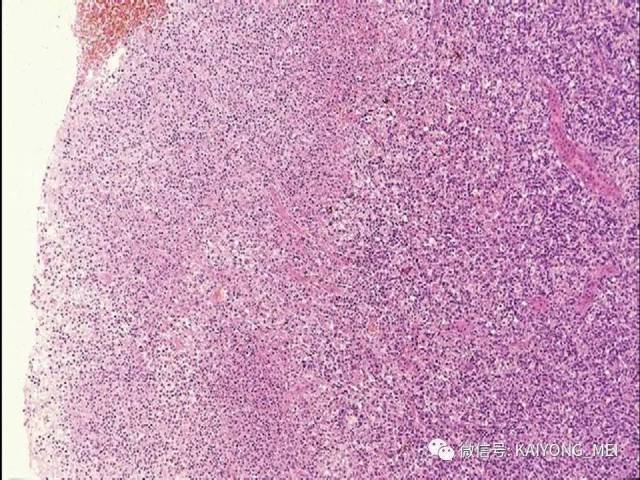
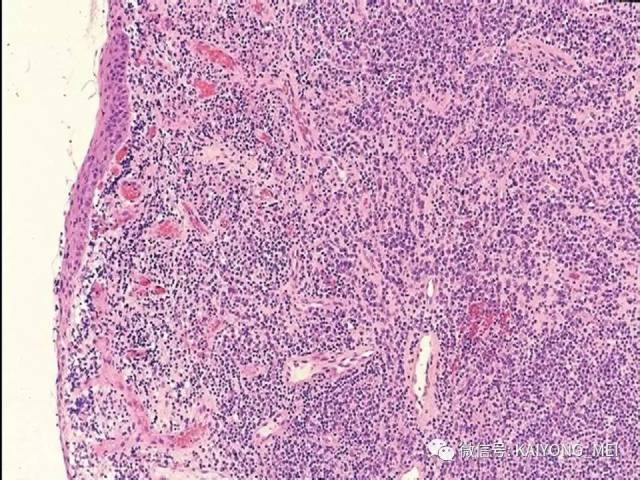
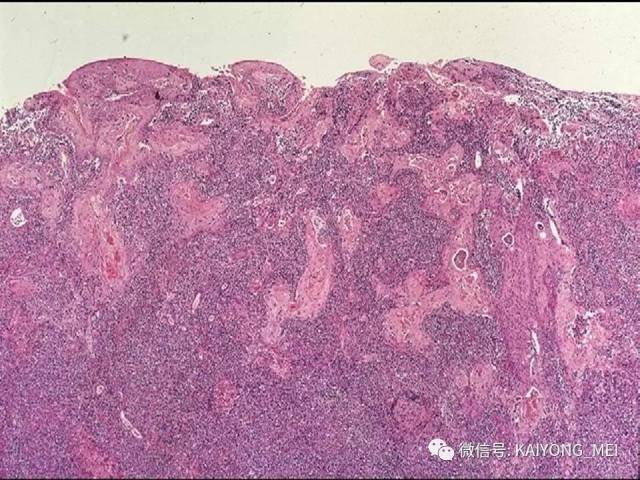
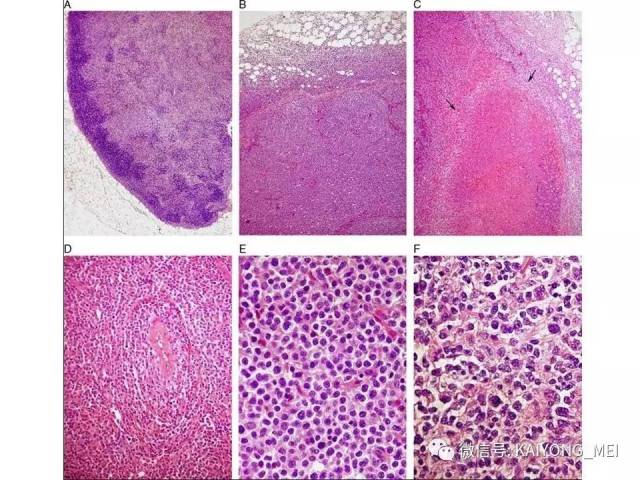
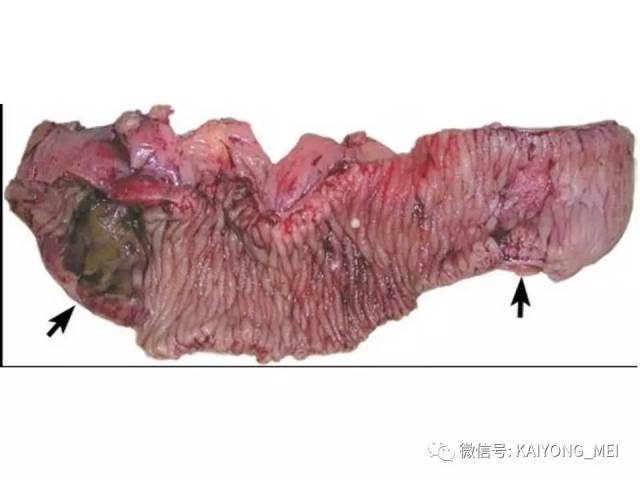
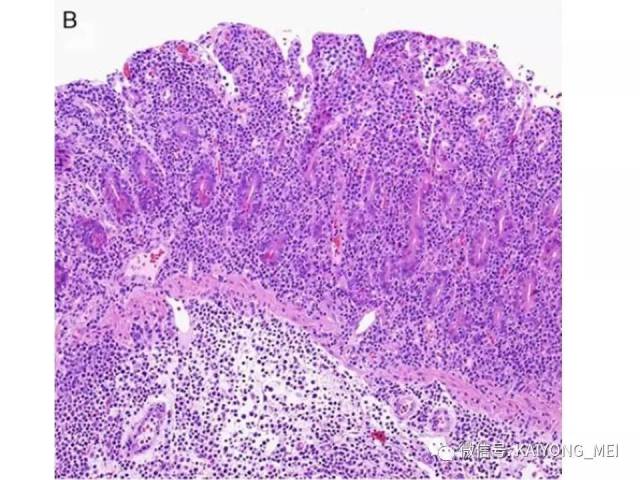
结外鼻型NK/T 细胞淋巴瘤好发于青、中年, 男:女=2.7:1 ,中位年龄45 岁。早期在鼻腔出现难愈性溃疡, 进行性坏死, 波及鼻咽、腭、副鼻窦、眼眶、颅神经等处, 破坏骨, 局部肿胀、发热, 后期可向他处扩散, 此外亦可原发于胃肠道、皮肤、肺、睾丸及软组织等处, 预后差。
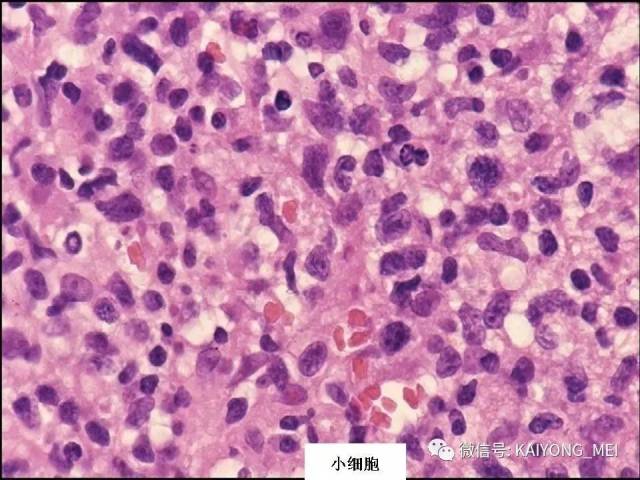
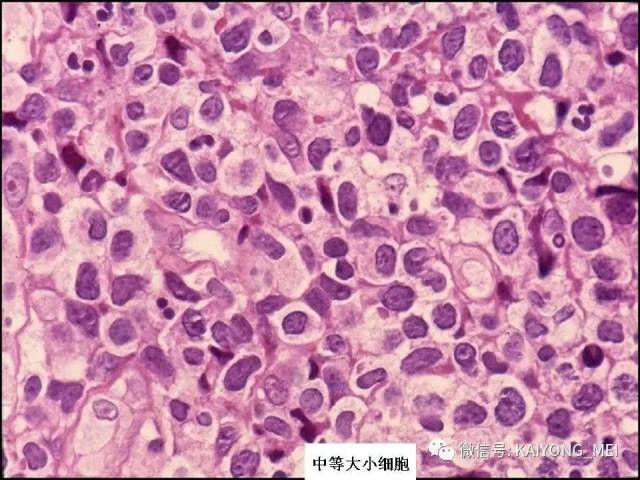
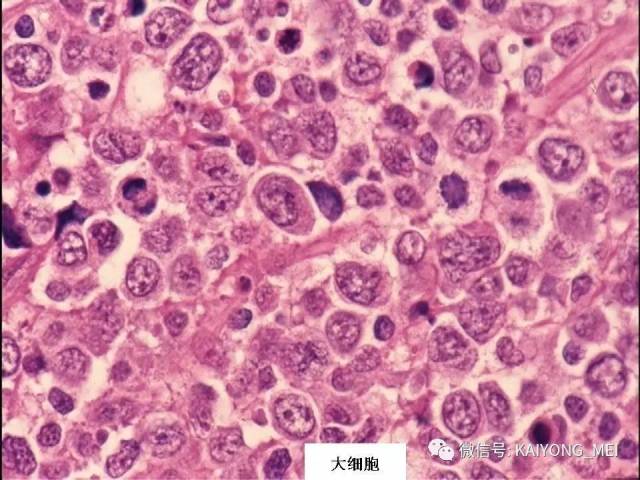
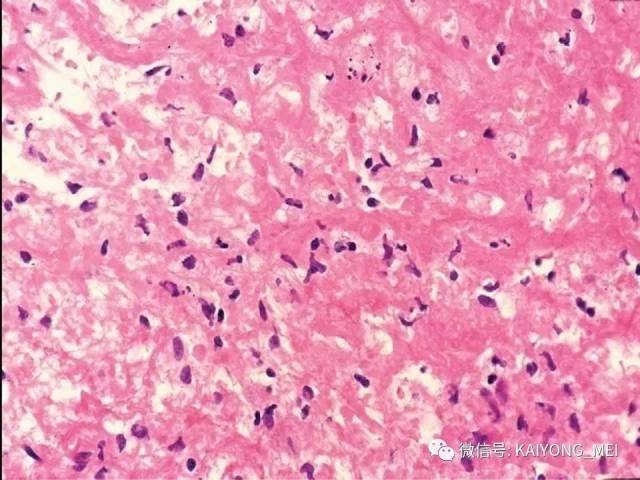
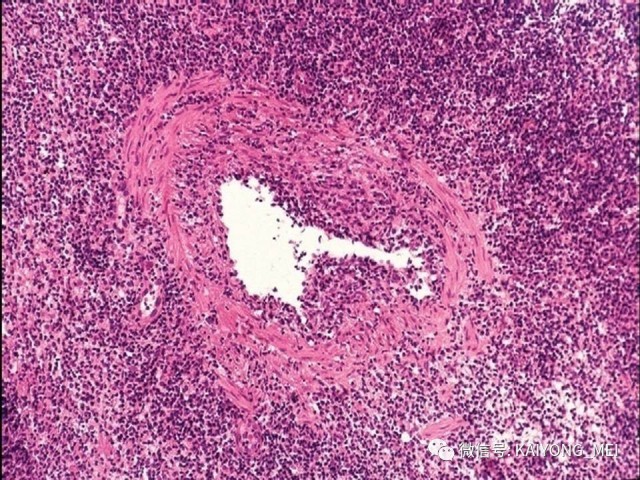
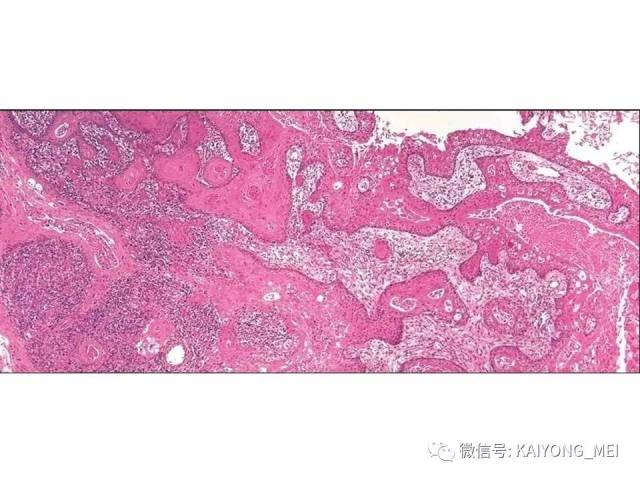
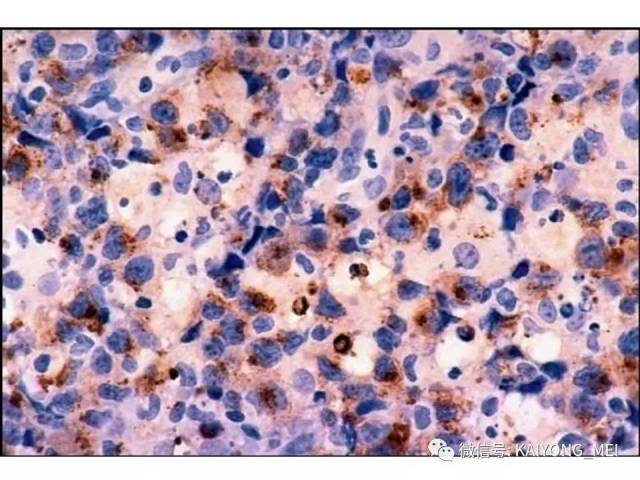
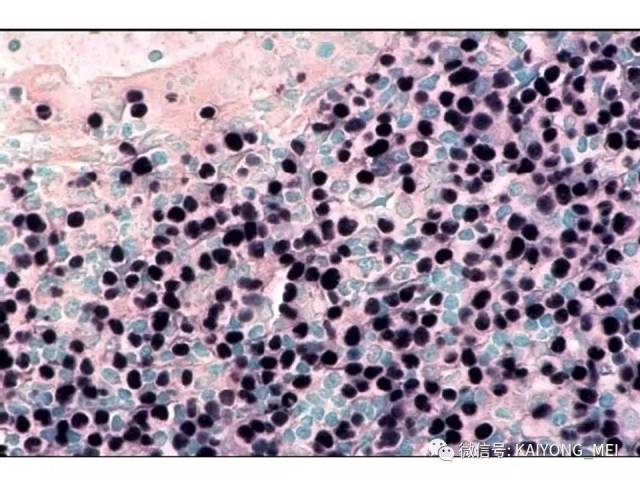
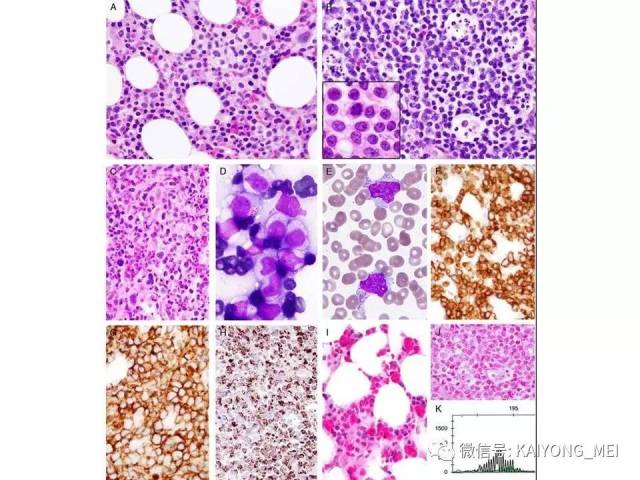
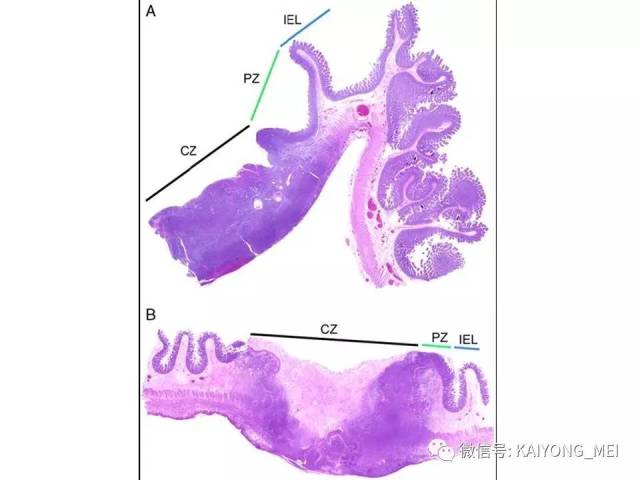
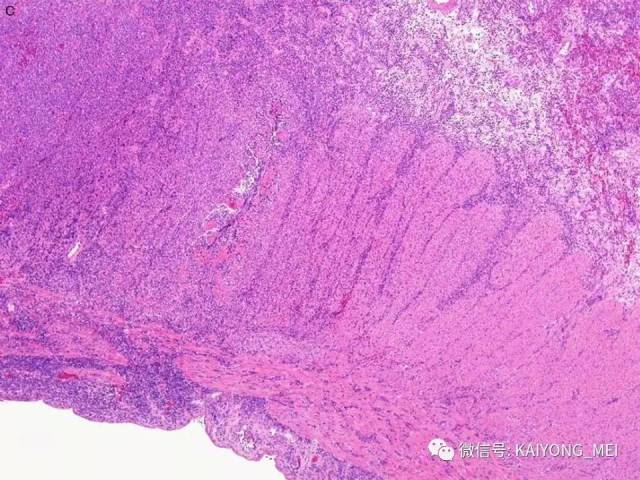
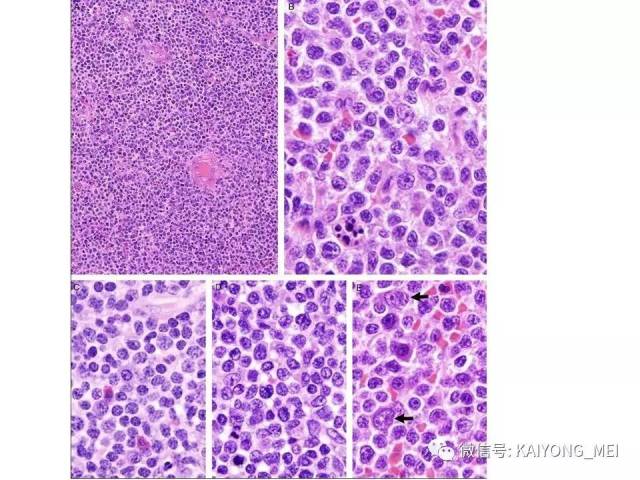
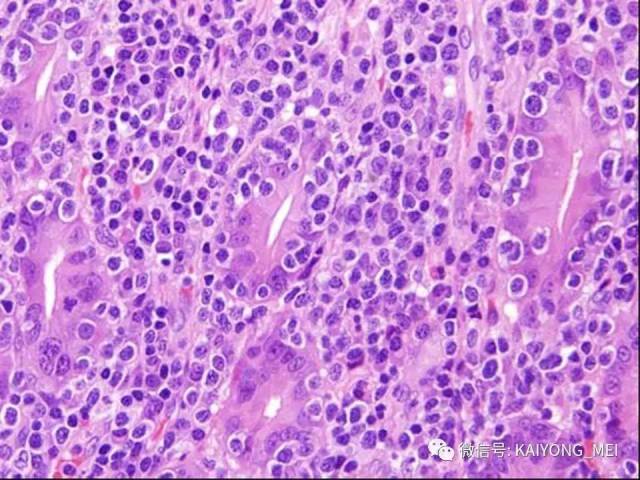
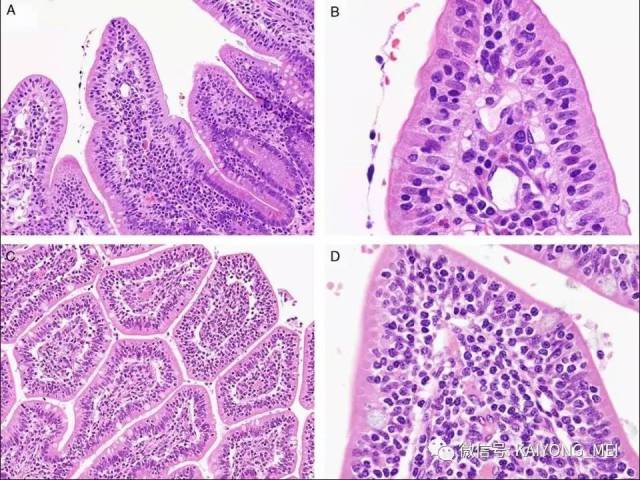
形态学特点:病变区可见大、中、小多形性异形细胞, 甚至出现间变性大细胞。核形不规则, 有皱折, 染色质细或点彩状, 核仁不明显, 分裂象多少不定。胞质少或中量淡染。常常侵犯血管,继而栓塞致区域性梗死,血管壁可见纤维素样坏死,凝固性坏死和凋亡小体常见。多数病例以中等大小瘤细胞为主, 混合有小细胞和大细胞。瘤细胞可进入鳞状上皮和腺体内形成“淋巴上皮病变”。
组织学可分四类:
(1)为大、中、小瘤细胞散布于炎细胞之间, 炎细胞有组织细胞、中性及嗜酸性粒细胞、成熟淋巴细胞、浆细胞等。
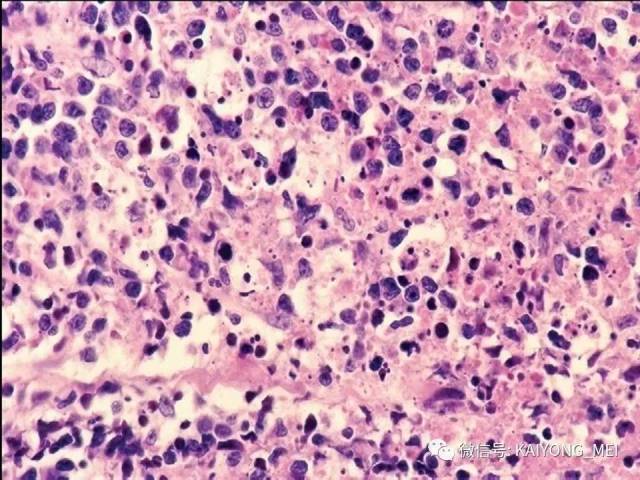
(2)一类以弥漫性小细胞为主细胞增生浸润为主。 如果取材小, 又伴坏死, 确诊很困难。有时可小细胞一致性增生,缺乏炎细胞背景,类似小B细胞淋巴瘤如套细胞淋巴瘤,诊断时需注意鉴别,加上诊断关键性抗体以明确诊断;
(3)以中等大小或大细胞弥漫性增生,伴或不伴炎细胞背景,形态类似弥漫性大B细胞淋巴瘤;
(4)以被覆鳞状上皮呈假癌性增生,酷似鳞状细胞癌,实际工作中误诊为鳞癌的也不少见,需引起高度重视。发生于皮肤时, 以真皮血管和附件周围浸润为特点,也可侵入皮下脂肪, 类似于皮下脂膜炎样T细胞淋巴瘤。发生于胃肠道时需注意与NK细胞淋巴瘤样胃肠病和惰性胃肠道T细胞淋巴组织增殖性疾病鉴别。
对鼻腔或鼻咽粘膜活检免疫组化染色判读时注意:
①CD56(+)细胞成丛或成片分布强烈支持NK/T细胞淋巴瘤的诊断, 但CD56(-)不能排除淋巴瘤;
②EBER(+)细胞成片分布支持NK/T细胞淋巴瘤, 而散在的单个EBER(+)意义不大;
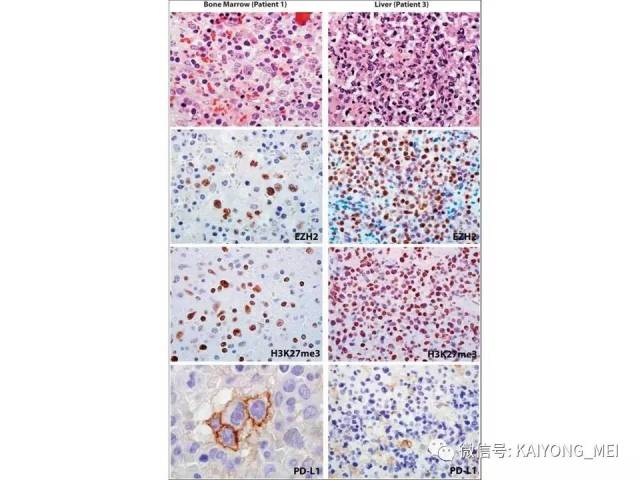
③部分病例可表达CD30;
④Ki-67阳性率高支持NK/T细胞淋巴瘤。
关于结外鼻型NK/T 细胞淋巴瘤的分子遗传学研究有了重大进展,尤其是国内上海瑞金医院血液病研究所做了大量工作,为寻找新的治疗靶点奠定了基础。发现35%病例JAK3突变,20%DDX3X突变,18-24%TP53突变,部分存在STAT3, STAT5B突变(也见于γδT细胞淋巴瘤)。
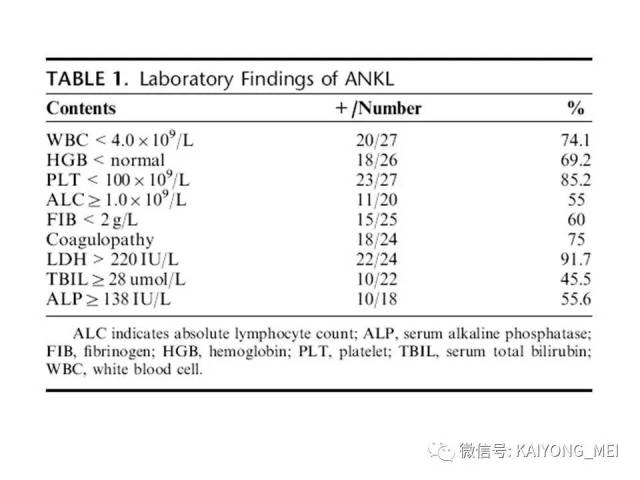
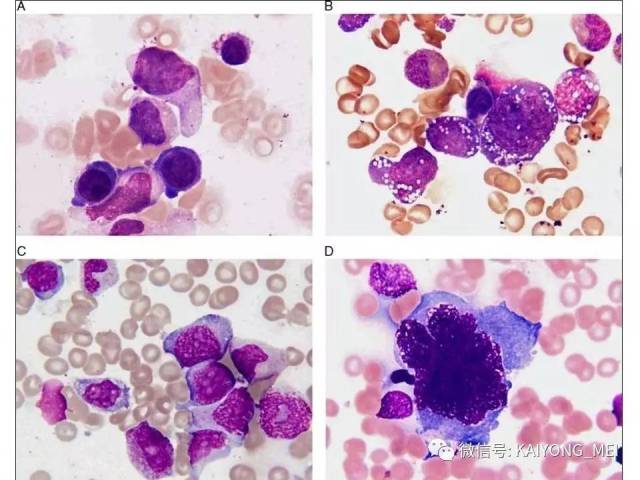
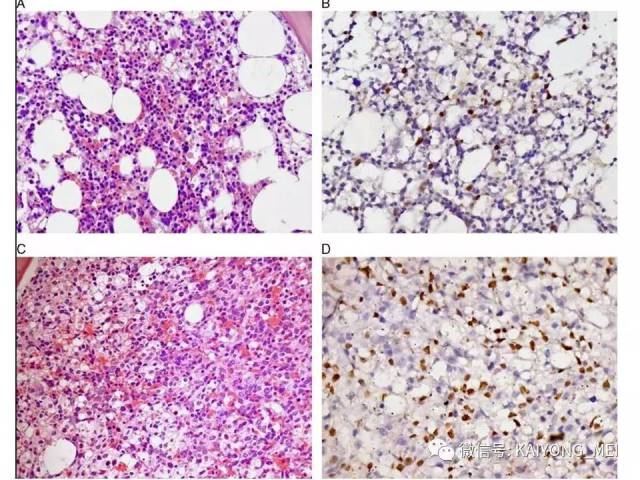
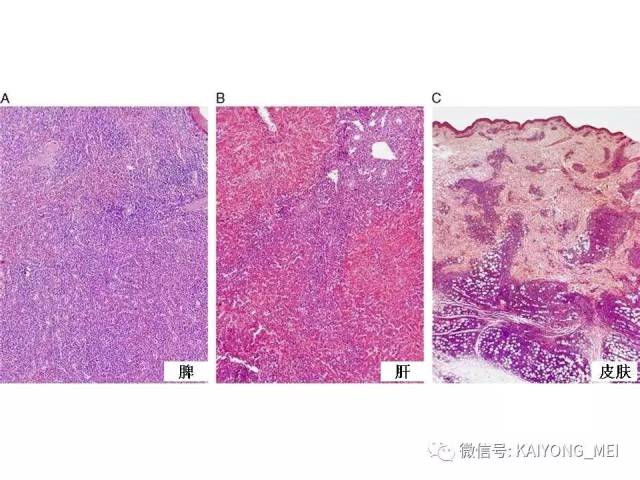
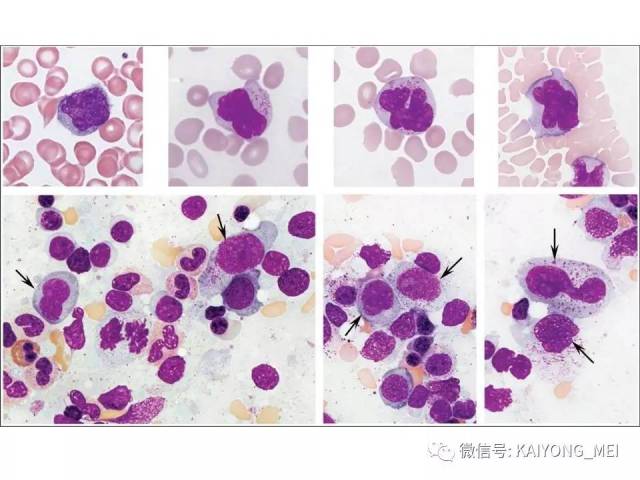
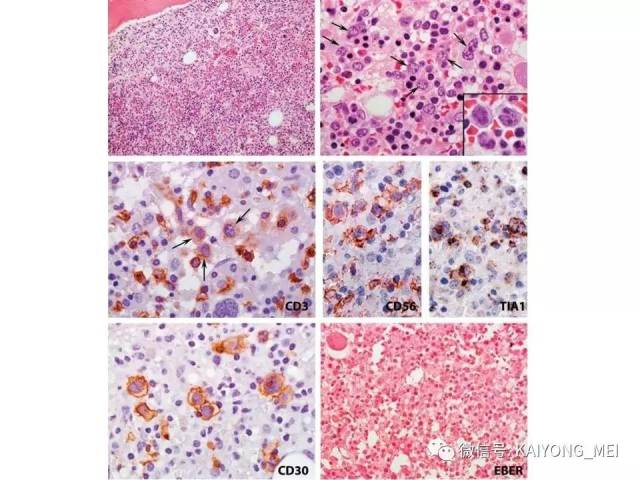
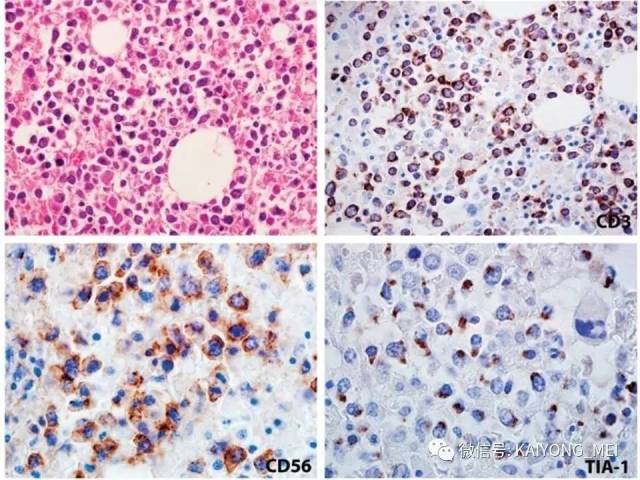
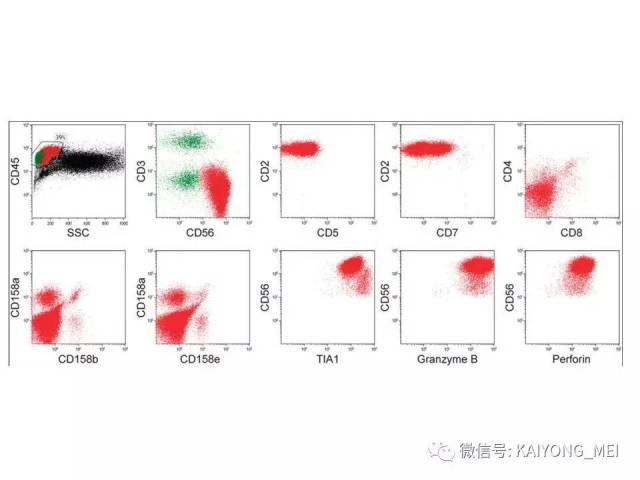
侵袭性NK细胞白血病:与结外鼻型NK/T细胞淋巴瘤一样,多见于青中年,发病年龄在20-40岁, 男性发病多于女性。患者有发热、肝脾肿大、全身淋巴结肿大, 皮肤累及不常见。实验室检查示贫血、粒细胞和血小板减少,同时有淋巴细胞增多。有的患者伴有嗜血细胞综合征,病情危重, 对治疗反应差。多数患者在半年至1年内死亡, 有的甚至在数周或数天内死亡。形态学特点:淋巴结受累时可见中等大小的淋巴样细胞浸润位于副皮质区和滤泡周围, 可见核分裂。瘤细胞胞浆少, 空亮。容易误诊为粒细胞白血病、T细胞淋巴瘤和反应性病变。脾脏受累时以红髓累及为主。骨髓活检组织学显示浸润呈弥漫性和单形性。白血病细胞中等大小, 核圆形或不规则, 染色质细致。可伴有凝固性坏死、血管浸润和凋亡小体。免疫表型和分子遗传学改变与结外鼻型NK/T细胞淋巴瘤完全相同。EBER原位杂交阳性。
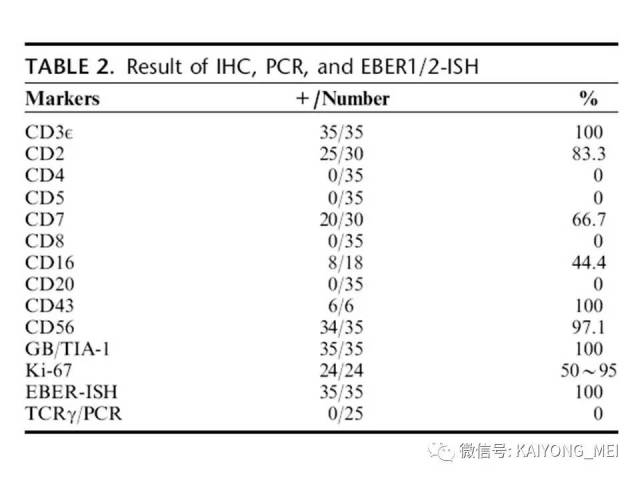
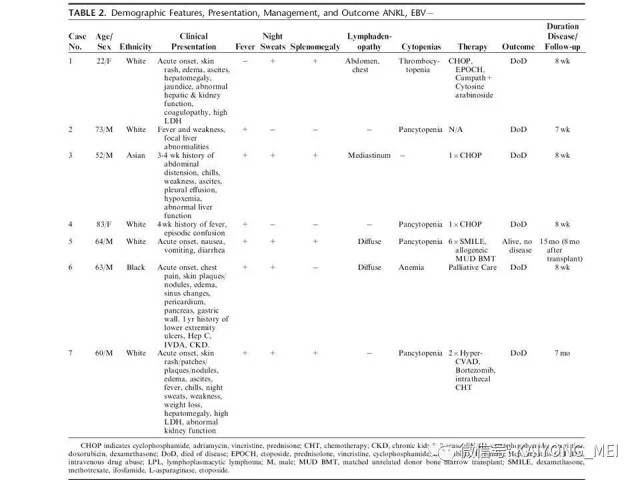
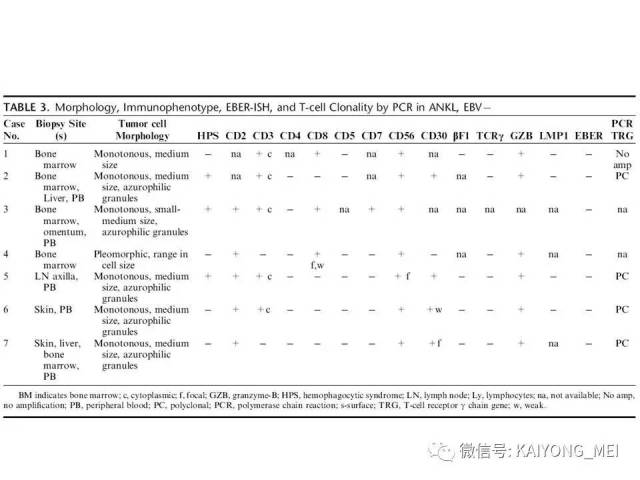
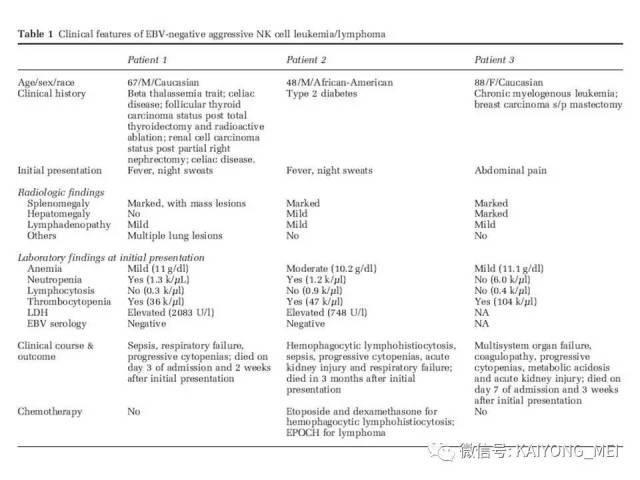
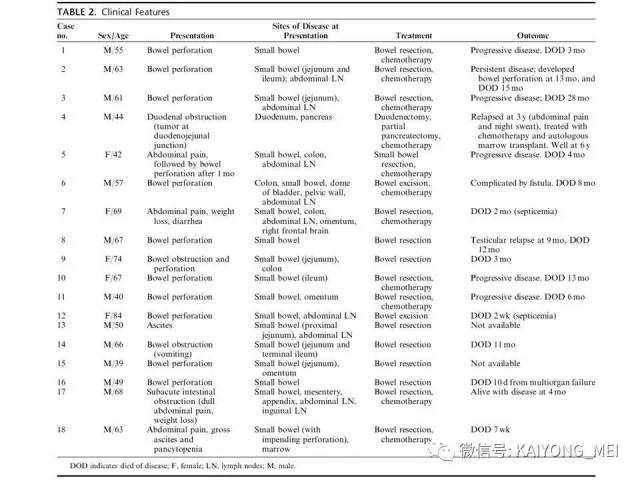
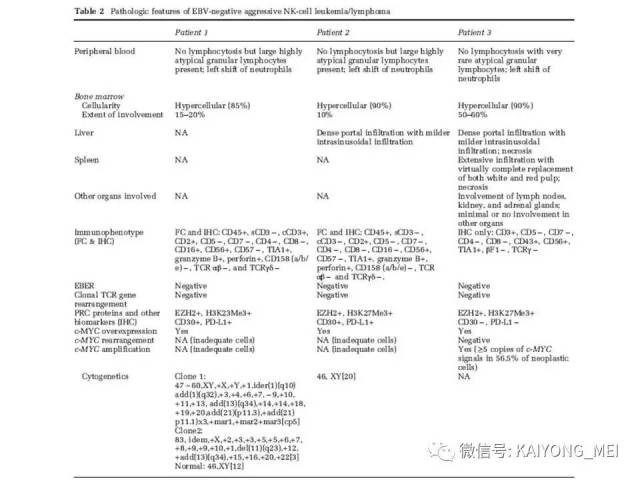
最近有两篇文章均报道EBV阴性的侵袭性NK细胞白血病,分别发表在美国外科病理学杂志(Am j Surg Pathol)和现代病理学杂志(modern pathology)。这种类型发病年龄比EBV阳性的侵袭性NK细胞白血病要年长,所有病人均为老年人,平均63 岁 (22-83 y), M:F= 2.5:1,临床呈急性经过,发热,三系减少,脾肿大,淋巴结肿大,HPS,伴有结外病变,骨髓累及外周血可见肿瘤细胞。免疫表型与EBV+ANKL一致,但EBER-ISH阴性。预后差。













我要评论






共0条评论